私事ですが…
ようやくdocomo shopへ行き、携帯が復活しました。(土日の予約は本当に入らないですね。「基本的に予約でお願いしています」的になっていました)
相変わらず、時間がかかり「携帯(手続き)は苦手だなぁ」(お店の人は、もっと大変ですね)
思い出すと…
研修医の頃、ポケベルを持たされ、ほどなくPHSの普及期となり「繋がるエリア」も広がっていきました。(最初の頃は「3県広域でつながる」なんて上位機種でした)
その当時 (docomo shopではなく)普通の電気屋だったとは思いますが、PHSを買った際には特に手続きも無く「家電感覚」で買えたような気がします。
その後、PHSは携帯となり、いろいろな機能を獲得するたびに「手続きは、より複雑」となり、お帰りの荷物も「手提げバッグに山盛り」となっていきました。
「携帯を替えるたびに、(どんどん)時間が延びていく」
何とかならないかなぁ。
物事は本当に成熟すれば「シンプルに向かっていく」そう信じたい。(まだ発展途上なんでしょうね)
〇本編
今週のコラム7802を回答していて…
「右と左の乳腺は天と地ほどに離れている」
これは紛れもない事実です。
(例えば)
右乳癌の人が『私転移が怖いんです。左乳腺に転移したりしますか?』と、訊かれたりします。
私『骨など遠隔臓器に転移する可能性は(残念ながら)ありますが、左乳腺に転移することは絶対にありません。もしも左乳腺に癌が発生したら、それは間違いなく「新規」です。』
また、普通の乳癌(皮膚浸潤を伴わない=T4でない)の方が、「私、反対側の腋窩が痛いんです。(反対側の)リンパ節転移でしょうか?」と、訊かれれば…
私『反対側の腋窩リンパ節転移は絶対にありません。』
★そうなのです。乳腺は「左右近い」位置にありますが、「天と地ほど」離れているのです。
ただし、7802でもコメントしましたが、
『ただし、(皮膚浸潤もしくは、皮下リンパ管侵襲が高度の)癌だと、皮下リンパ管を通って「対側の乳腺及びリンパ節に転移(この場合は遠隔転移ではなく、リンパ行性転移です)」することが、「極々稀」にあります。』
それでは、その「極々稀」な症例を提示します。
7802の方は「ステージ3Cで、術前化学療法後に手術」とありますので、T4 注 1 )でない可能性もありますが(3CはN3であることが必須でありTは問わないため)、
注 1 )T4
Tはtumorの略でT1~T4まで分けられます。
T1 tumor size≦2cm
T2 2cm<tumor size≦5cm
T3 5cm<tumor size
T4 tumor sizeにかかわらず
T4a 胸壁固定があるもの(皮膚所見なし)
T4b皮膚所見があるもの(胸壁固定なし)
T4c皮膚所見及び胸壁固定があるもの(T4a + T4b)
T4d炎症性乳癌 今週のコラム202参照のこと
〇対側腋窩転移した2症例
これから紹介する2症例はいずれも「T4」症例であり、術前化学療法を施行し手術可能となった点も共通しています。
症例1
【 初発時 】
右乳癌 cT4b(tumor size 2cm), cN1 充実腺管癌 NG3(3+2) HER2 type
皮膚が広範囲に発赤し(cT4b)手術不能として術前抗がん剤施行
「術前抗がん剤」trastuzumab + docetaxel x4で著明に皮膚所見改善(無論リンパ節や腫瘍も縮小)
「手術」20xx/〇/△ 右Bt+Ax 皮膚所見強かったが(抗がん剤前から)リンパ節転移はレベル1までだったのでレベルⅡ郭清とした。
「術後病理」 ypT1a=3.5mm, ypN1(2/19), 化療効果 注 2 )G2a ★かなりの効果だということ
注 2 )化療効果 これは(術前)抗がん剤による治療効果を病理学的に評価したもの
Grade 0 無効
Grade 1 やや有効
1a 軽度の効果
・(面積に関係なく)癌細胞に軽度の変化
・1/3未満の癌細胞に高度の変化
1b中等度の効果
・1/3~2/3の癌細胞に高度の変化
Grade2 かなり有効
2a 高度の効果 2/3以上の癌細胞に高度の効果。但し明らかな癌巣を認める
2b極めて高度の効果 Grade3に近い効果(ごく少量残存)
Grade3 完全奏効 全ての癌細胞が壊死、もしくは消失 pathological CR(pCR)と同義
「術後補助療法」 HERx14で終了(当時はpertuzumabの術後補助療法の適応なし)
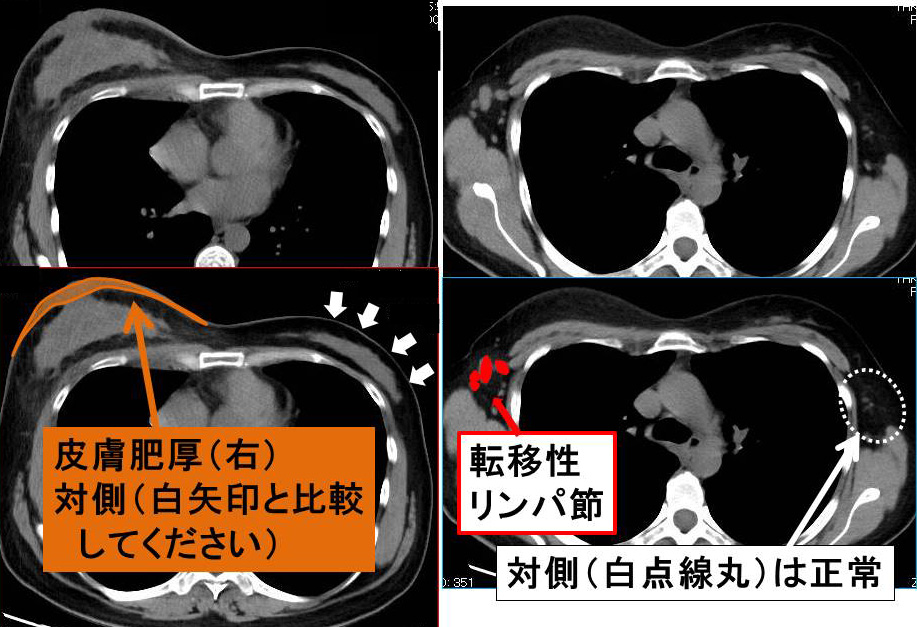
【 対側腋窩再発時 】
腫瘍マーカー上昇 同日、対側のUSで腋窩再発確認 後日CT 対側腋窩の他OK
症例2
【 初発時 】
前医(某有名医大)で20×× 右Bp+SN 病理結果pTis, pN0
術後は放射線もせず(仕事?)無治療。
以降、術後通院せず。
【 乳房内再発時 】
1年半前に皮膚に出現、徐々に増大、最近になって「潰瘍を形成」したとして(全く再発と思っていなかったらしい)当院を受診
乳房内再発などという可愛い?表現ではなく、乳腺は全て崩れて皮膚浸潤し、大きな潰瘍を形成
「術前抗がん剤」bevacizumab + paclitaxel 3クール施行
「手術」乳房全摘+胸壁切除(皮膚を広範囲に切除)
「病理」tumor size=100mm, NG3(3+3), ly3, skin invasion+++, muscle invasion++, 化療効果1a
化療効果1a 皮膚浸潤も広範でした(skin invasion +++)が、断端は陰性
【 対側腋窩再発時 】
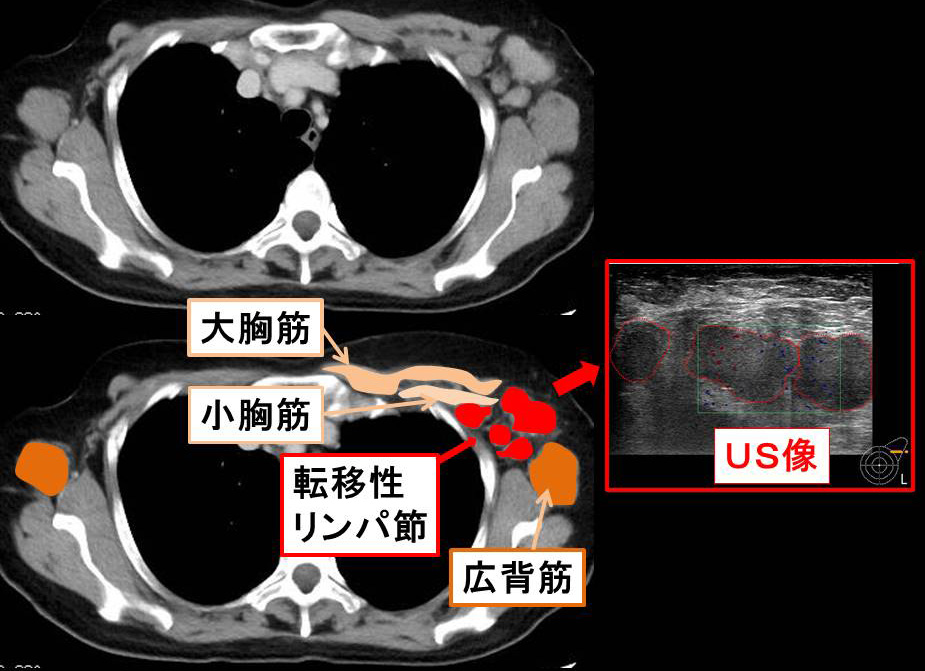
手術からほぼ2年、定期健診のUSで左腋窩再発確認
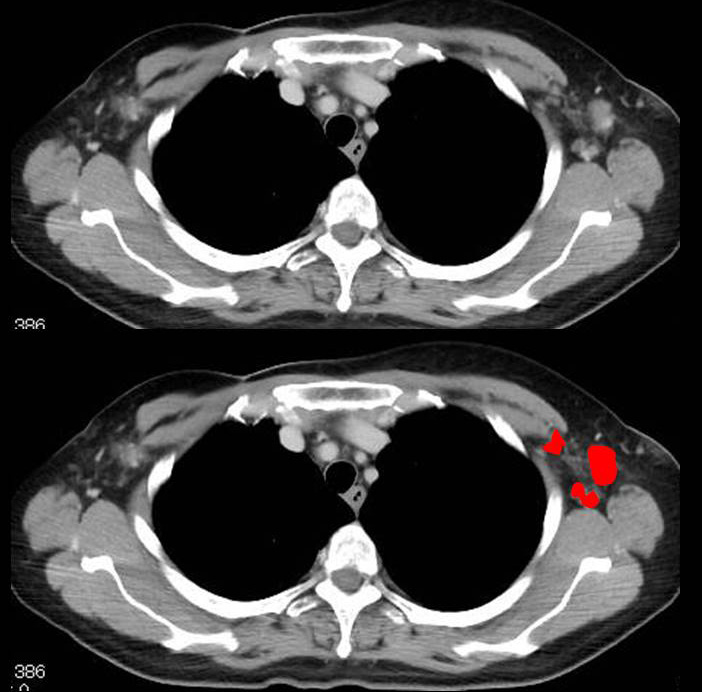
対側の転移リンパ節(赤)
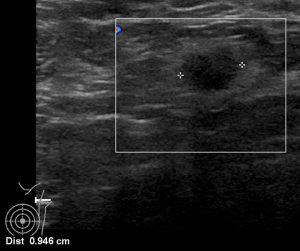
リンパ節のエコー像

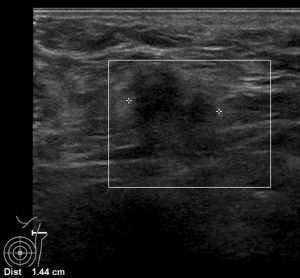

「対側手術」左Bt+Ax+Ic
対側腋窩だけではなく、乳腺も全切除したのには、(対側転移の場合には)リンパ管が乳房内を通って腋窩に達しているので切除したほうが安全と考えたからです。
「手術病理」ypT1b=6mm, ypN2(6/6), NG2, 化療効果1a
なんと、乳腺にも6mmの病変がありました。これは原発ではなく、対側からの(リンパ管を介した)病巣と考えます。
〇 2症例を振り返って
乳腺の左右は全く別です。
ただ、(この2症例のように)皮膚症状を伴うような場合(所謂T4症例)には、対側腋窩再発も(我々、乳腺外科医側は)意識して診察しなくてはなりません。
逆説的ですが、私が本当に言いたいのは『普通の乳癌で「対側転移」はありません。』という事実なのです。
そこのところを誤解し、無用な心配をなさらないように切に願います。