こんにちは。田澤です。
今日の music time lineは2003でした。
冒頭の曲は中島みゆきの「地上の星」でした。
この曲は2001の発売から「130週」かけての1位獲得だったそうです。(「プロジェクトX]効果により、サラリーマンが仕事帰りに買ったそうです)
この年の1位は「世界に一つだけの花」納得です。(耳鼻科の世界では「世界に一つだけの鼻」として「(自らの)戒め」としたようです。
2003年といえば、私が大学病院から東○公○病院へ赴任した運命の年。
東○大学は東北6県全域に「関連病院(医師を派遣して影響力を持つ)」を持っているので、仙台に残れるのは「一握りの医師」です。
もしも私が東○公○病院に赴任しなかったら、この乳がんプラザは無かった筈。(感慨深いですね)
本編
管理番号8654 非浸潤(石灰化)と浸潤を回答していて
乳癌の発生を説明し、ここから「画像所見」「診断」まで展開します。
○ 乳癌の発生
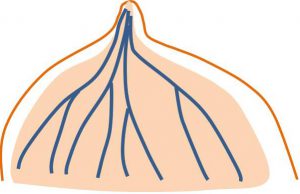
・ 乳腺の構造
「乳腺」は「乳管(ミルクを運ぶ管)」と(それを取り巻く)間質から成り立っています。
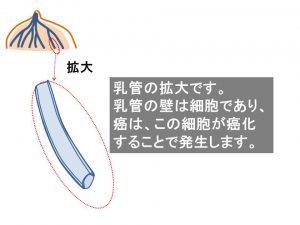
乳癌は、この「乳管」の(壁の)細胞が癌化して発生します。
乳管の中には「血管もリンパ管も無い」、この間質の中に血管やリンパ管があるのです。
・ 浸潤癌と非浸潤癌
★ 乳癌が「リンパ行性転移(リンパ節転移)」や「血行性転移(遠隔臓器転移)」するには、癌細胞が「乳管から外へ出る=これを浸潤といいます」する必要があるのです。
★★ 癌細胞が乳管内に留まっている状態を「非浸潤癌(0期)」といい、乳管から外へ浸潤している状態を「浸潤癌(Ⅰ~Ⅳ期)」と呼びます。
・ 癌の発生
乳管内に癌細胞登場⇒乳管内を進展(この段階は非浸潤癌)注 1 )⇒やがて浸潤 注 2 )⇒腫瘤を形成 注 3 )⇒腫瘤が大きくなり「触知(自覚)」するようになる。
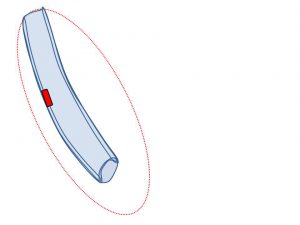
乳管内に癌細胞が発生
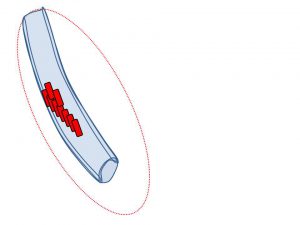
乳管内を進展(この段階は非浸潤癌)注 1 )
この状態は非浸潤癌
画像診断で異常を見つけることは不可能
癌細胞が増殖し、乳管内を「更に」進展
やはり非浸潤癌
この状態でも「画像所見は正常」
やがて浸潤 注 2 )
(図の黒い部分が)浸潤部です。 この状態では画像では検出不能(正常所見)
♯ 壁の外(間質)には血管やリンパ管があるので(理論上)転移の可能性が出てきます。
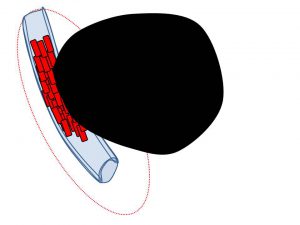
腫瘤を形成 注 3 )
浸潤部分が大きくなり、「腫瘤」としてエコーでは認識されるようになります。(マンモでは所見は捉えられません)
「腫瘤径=5mm」位のイメージ
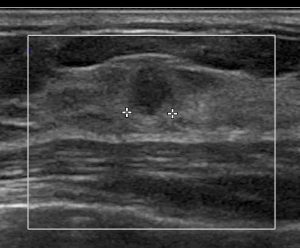
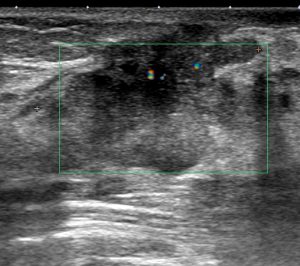
この状態でのエコー像 (腫瘤径5mm)
前医でCNBで「良性として経過観察」とされてしまっていた症例
当院ではMMTEで癌と確定診断しました。
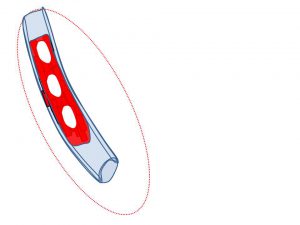
腫瘤が大きくなり「触知(自覚)」
更に、浸潤部分が増大し(2cm位のイメージ)自覚できるようになります。
この位の大きさ(2cm)となると、シコリを容易に自覚します。
これだと(5mmでは外したような医師でも)診断できます。
CNBでも外すことはないでしょう。

ここまでが、最も多いパターンです。
この場合は「腫瘤を形成 注 3 )」の段階で診断することが「最善(早期発見)」となります。

どうすれば早期発見となるの?
「自覚するまで待つ」では、いけないよね?

そのための「検診」なんだよ。
やはりkeyは「エコー」となります。

検診エコーで、せっかく見つけてもらって病院を受診しても、
「小さいから経過観察 と放置されたり、(針生検しても)外されて誤診される」ケース注 4 )が多いよね?
注 4 ) 今週のコラム 208回目 「5mmと小さいから、上手くできないかも…」 そもそも、その発想に問題あり。『超音波で見えるものは、たとえ3mmでも100%確定診断しなさい』を是非ご参照ください。

はー(ため息)
本当に困ったことです。
私に言えることは、もしも遠方在住だとしても(急がば回れ)江○川病院で診断することですね。
乳癌の80%以上は、上記となり非浸潤癌の段階で癌と診断されることは不可能です。
しかし、8654で紹介したように以下のケースでは非浸潤癌として診断できます。(乳癌全体の15%前後)
(以下8654から抜粋)
1.石灰化を起こした場合 乳癌の全てが石灰化を起こすわけではありません。
(乳癌全体の1割以下だと思います)
2.乳管内に増殖した状態が(エコーで)「腫瘤非形成性病変」として捉えられた場合 (1に比べると少ない)
3.(浸潤しないまま)乳管内で「しこりを形成」するまで大きくなった場合 稀なケースです。
上記1のcase 「石灰化」
乳管内に進展した癌細胞に「壊死」が生じたため、そこに「石灰化(図の白抜け)」が発生。
♯ 壊死しても石灰化を起こすとは限りません。
この石灰化は「マンモグラフィー」で描出されます。(マンモグラフィーが「唯一」エコーに勝つ場面と言えます)
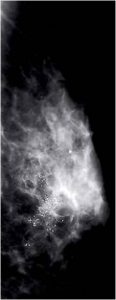
マンモグラフィー
下の方に「白い点々=石灰化」があります。
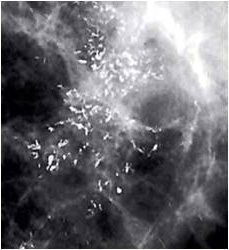
上記の拡大像
これら石灰化は「乳管内」にあります。
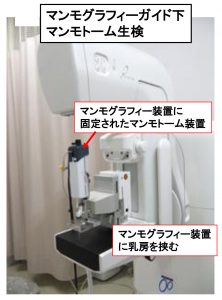
石灰化の診断
これがST-MMTです。
マンモグラフィーで見えるものは「マンモグラフィーを用いて」診断します。
乳腺を(マンモグラフィーの器械で)固定して、そこに固定されているマンモトームで採取します。
上記2のcase 「腫瘤非形成性病変」
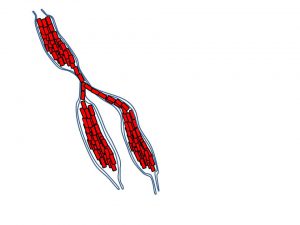
この図、解りますか?
癌細胞は乳管内進展しても、「すぐに」浸潤するとは限りません。(癌細胞には「個人?差」があります。
癌細胞が(浸潤しないまま)乳管内を増殖していく中で(乳管を破らずに)どんどん中から膨れていきます。(所謂「乳管拡張」)
1本の乳管拡張だと「どうせ、乳管が詰まって拡張しているだけだろ?」と注目されませんが(実際に99%はそうなのです)
これが(図のように)「複数の乳管が拡張」して、しかも「ある部分に限局」していると『腫瘤非形成性病変』として認識されるようになるのです。
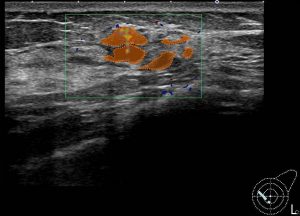
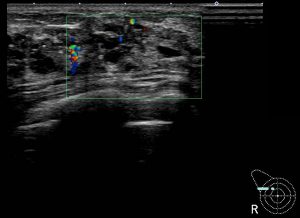
実際の症例 腫瘤非形成性病変
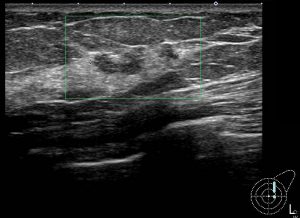
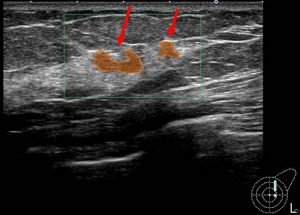
同一症例の「別角度」
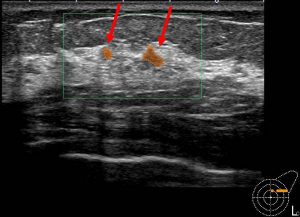
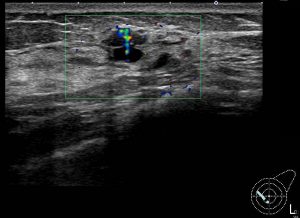
腫瘤非形成性病変の診断

このような不均一な病変の確定診断にはMMTEが必須となりあmす。

腫瘤非形成性病変って、全て乳癌なの?

とんでもない!
その殆ど(7割から8割)は「乳腺症」だよ。
つまり、腫瘤非形成性病変に対してMMTEすることは「乳腺症に紛れてしまっている(主として)非浸潤癌」を発見するという作業なんだ。
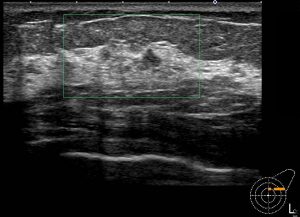
実際の症例 腫瘤非形成性病変を(画像上)呈する「乳腺症」
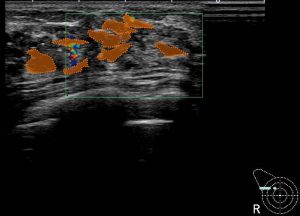

なるほど!
癌の確率が高くないし、診断にはMMTEが必要なので(巷では)これらの所見は「経過観察」とされてしまうんだね?

謎雄君。その通りだよ。(察しがいいね!)
勿論「確率が低いのなら(痛い思いをして)生検されるより、経過観察の方がいい」という人もいます。
それは、それでいいのです。
ただ、「乳癌の可能性が少しでもあるのなら、診断してほしい」という方に対して、「必要無い!」と退ける乳腺外科医は如何なものか?
上記3のcase 「(浸潤しないまま)乳管内で「しこりを形成」するまで大きくなった場合」
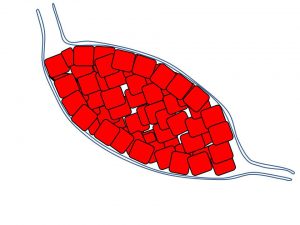
腫瘤を形成するまで癌細胞が増殖したのに「なかなか」浸潤しないケース
かなり大人しい癌細胞であることが多い。