こんにちは。田澤です。
このところ、「乳がんプラザ」に「江戸川病院の診療」という内容を掲載する準備に追われていました。
近々、掲載予定。
「見やすい」乳がんプラザを目指して、少しずつ改善していきます。
『もしもし、えっ! そうなの。 今行きます。』
と、院内携帯を耳にあてながら会議室から出ていく。
長引いた会議から抜け出すための「医師のあるある」です。
我々、医療の世界では「患者ファースト」なので、「おい!会議中だぞ。」(と、咎められること)はありえないのです。
☆先週のスカロケ 「こんな小芝居しました」案件を聴きながら、考えていました。
乳癌診断の実際 vol.2 組織診断(生検)
さて、前々回(222回目)前回(223回目)の2回で画像診断について掲載しました。
今回は、いよいよ診断の核となる「組織診断」です。
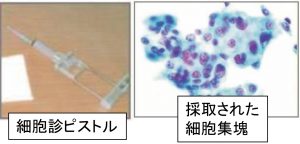
①細胞診
細い針(採血などの注射針)で腫瘍を「つついて」細胞を採取
針生検の登場により(主役から降ろされて)かなり「限定的な」使われ方となっている。

「限定的な使われ方」とは??

まずは「腋窩リンパ節」に対して
→腋窩リンパ節は周囲に血管など危険なものが豊富にあるので細胞診が使われることが多い。
明らかな「嚢胞」など、「良性」と確認する目的
→結果が「良性」と出たときに(その結果を)100%信用できる場合。
☆「本当に良性なのか?」と疑う場合には、結局「針生検で再検査」となり、無意味である。

②バネ式針生検(所謂「CNB」)
バネの力で「型抜き」する。
細胞診よりは圧倒的に、採取量が多い。

③CELERO
(バネの力で)「(一瞬)吸引圧をかけて」採取する。
(①バネ式針生検とは異なり)「吸引圧」をかけて(組織を引っ張り込むので)①よりも採取量が多い。
☆保険診療上も、(マンモトームと同じ)「吸引式針生検」となります。
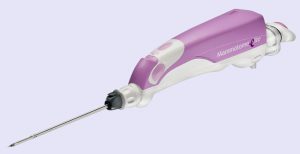
④マンモトーム(MMTE)
(電気の力で)「持続的吸引圧をかけて」採取する。
電気の力(吸引圧)は絶大で大量に採取できる。
非常に広範囲に採取できるので「腫瘤非形成性病変」注 7 )の診断も可能である。
注 7 )画像上、均質でない病変(病理学的にも均質ではない)

通常の針生検(①バネ式針生検)では全ての病変から採取できない。

マンモトームだと、(電気で)強力な吸引圧で組織を引っ張り込むので、
これら全ての病変から採取可能である。

実際の使い分けは?

経験が大きいけど…
『組織診断は100%確定診断でないといけない』これが私のポリシーです。
細胞診を選択するケース
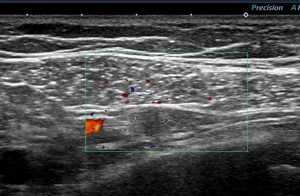
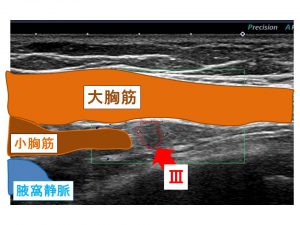
これは、レベル3リンパ節(6mm)です。
ここは危険なもの(腋窩静脈や筋肉、肺)が近接しているので組織診は適応とはなりません。
CNBを選択するケース
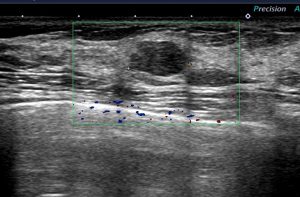
〇境界明瞭で「縦横比が小さい=扁平」で線維腺腫(良性)の可能性が高い所見
あくまでも「良性を良性と確認」するためなのでCNBで十分100%確定診断となります。
CELEROを選択するケース
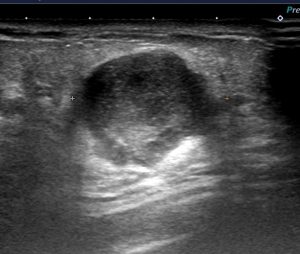
〇比較的境界明瞭だが、「縦横比」も大きく、歪な形状なので「癌を疑う」所見
癌を疑う場合には、subtype(ER, PgR, HER2)のためにも量を採るために
(CNBではなく)CELEROを選択することが多い
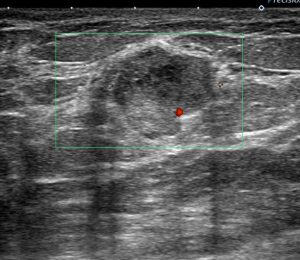
〇線維腺腫を疑う(実際に結果は「線維腺腫」)
線維腺腫を疑う所見とは言え、「縦横比が大きい=扁平ではない」ので癌の可能性も
あります。
このように(良性所だが)癌の可能性も考える場合にも(CNBではなく)CELEROを使用します。
MMTEを選択するケース
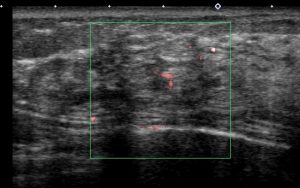
〇腫瘤非形成性病変
これは広範囲でないと100%確定診断とはなりません。(病理結果:癌)
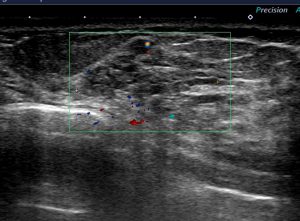
〇腫瘤非形成性病変
(もしも)CNBを使って良性と出た場合には『刺していない部分に癌が潜んでいるかもしれない』などと「なりがち」です。
実際にMMTEにて「癌(非浸潤癌)」の診断となってます。
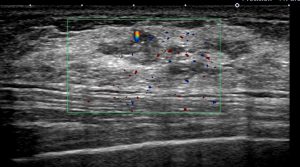
〇腫瘤非形成性病変
これはMMTEにて「乳腺症」の確定となっています。(以降、経過観察不要)
もしもCNBを使った場合には『良性の結果だけど、念のため半年後』と言われることでしょう。