こんにちは。田澤です。
先週の「安部礼司」
「サラリーマン今昔物語」
昭和の時代のofficeシーンとともに「J-BOY」流れていました。
懐かしい!
改めて歌詞を聴くと「昭和の香り」ぷんぷんしますねー。

『仕事終わりのベルに~ 囚われの心と身体取り返す夕暮れ時~。 あー、家路辿る人混み。俺はネクタイほどき、時に訳も無く叫びたくなる。怒りに。J-BOY 頼りなく豊かなこの国に。』
私が高校生のころ。
バブル期で、まだ日本が世界第2の経済大国だったころ。
昭和の日本。
懐かしかった。
〇本編
前回までで乳癌の「診断」についてお話ししました。
それでは実際に乳癌と診断された後、「治療」についてお話しすることにしましょう。

乳癌と診断されたら、まず考えるべきことは?

治療が必要となります。
重要なことは、「局所」治療と「全身」治療に分けることです。

どういうこと?

「局所」とは「(腫瘍のある)乳腺と(同側の)リンパ節」のこと。
「全身」とは所謂「遠隔臓器(骨、肺、肝など)」のこと。
【局所治療】手術±放射線
1.乳腺をどうするか?(温存か?全摘か?)
2.リンパ節をどうするか?(センチネルリンパ節生検か? 腋窩郭清か?)
〇 手術
1.乳腺をどうするか?
乳腺を部分切除する場合 乳腺部分切除(温存)+放射線 注 8 )
乳腺を全摘する場合 乳腺全切除(放射線なし)
注 8 )温存した場合には、(残りの乳腺に)放射線が必須となります。(全摘では不要)

温存できるのか?(全摘しなくてもいいのか?)はMRI(拡がり診断)で判断します。
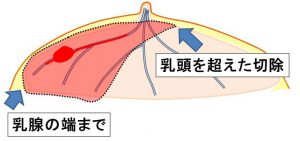
ただ、「乳癌の発生」を意識した安全な部分切除を行わないと「乳房内再発」のリスクが増します。
1-1. 乳癌の発生
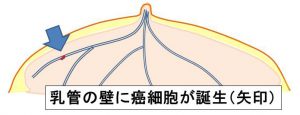
①癌は乳管の壁の細胞が癌化して発生します。
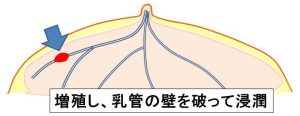
②やがて、増殖し「乳管の壁を破る=浸潤」します。
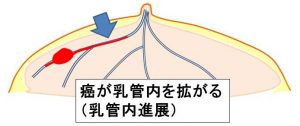
③乳管内を拡がっていきます。(乳頭方向・末梢方向)
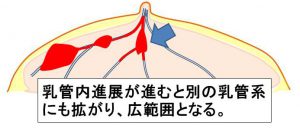
④やがて「別の乳管系」にも拡がり広範囲となる。

上記③までは「温存手術が可能」だけど④になると「温存不能=全摘」となります。

③も温存可能なの? 乳管内の拡がりも大丈夫?

大丈夫だよ。
ただし、きちんと「乳管内の拡がり」を意識した術式 注 9 )にしないと「温存乳房内リスク」が高くなります。
注 9 )当院での温存手術では乳管内の拡がりを意識した温存手術としています。
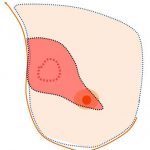
(横から見た図) (正面から) 乳頭乳輪は温存しています。
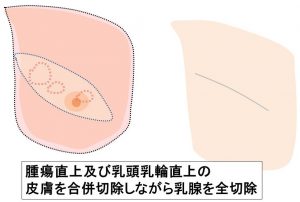
〇実際の傷
あくまでも「乳腺だけ」を「末梢(端)~乳頭を超えて」切除しているのです。
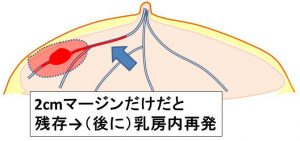
1-2. 温存乳房内再発
再発率 10%程度 5%以下

2. 全摘の適応
全摘の適応は「広範な乳管内進展(左下)」と「全く独立した多発(右下)」となります。

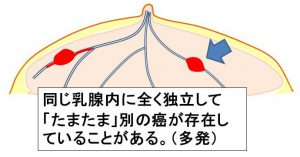
全摘のイメージ
2.リンパ節をどうするか?

リンパ節の手術を理解するには、まず「リンパ管の流れ」を理解することが必要です。
2-1. リンパ管の流れ
①癌~センチネルリンパ節
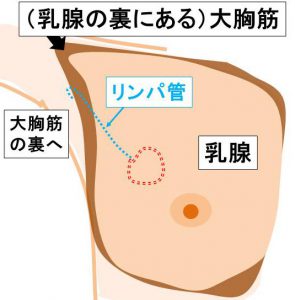
リンパ管のルート
癌から出たリンパ管は乳腺皮下を通り、
大胸筋の外縁を回り込み、大胸筋の裏へ入っていきます。
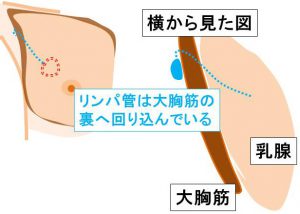
横からみると、位置関係がわかります。
この最初のリンパ節を「センチネルリンパ節 注 10 )」と呼びます。
注 10 )センチネルリンパ節とは「見張りリンパ節」のことで、
「レベル1リンパ節の中で最も、癌に近い部位」と理解してください。(センチネルリンパ節もレベル1リンパ節の一員です)
センチネルリンパ節(大胸筋の裏にある)
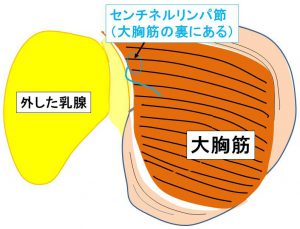
センチネルリンパ節(大胸筋の外縁を内側に引っ張り直視する)
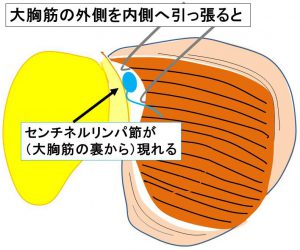
このリンパ節を摘出して、病理医に提出することを
『センチネルリンパ節術中迅速診断』といいます。
②センチネルリンパ節~レベル1
レベル1リンパ節(大胸筋を更に引っ張るとレベル1と小胸筋を直視する)
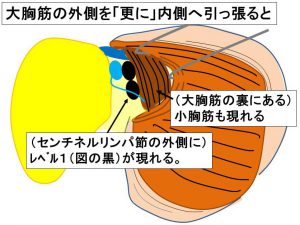
『センチネルリンパ節生検術中迅速診断』で陽性(転移あり)の場合、そのまま腋窩郭清へ移行します。
③レベル1~レベル2リンパ節
小胸筋も一緒に内側へ引っ張ると小胸筋の裏のレベル2を直視する
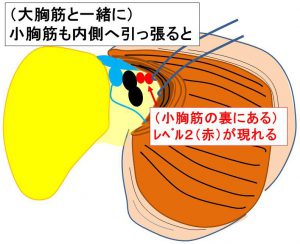
「センチネルリンパ節生検術中迅速診断」で陽性だった場合、
通常、ここまで(レベル2)郭清となります。

ここから先は、殆どの乳腺外科医が経験したことがない世界です。
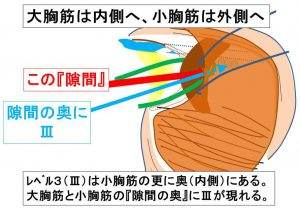
④レベル2~レベル3リンパ節
小胸筋を外側へ引っ張ることで小胸筋の更に奥にあるレベル3が大胸筋と小胸筋の間の「隙間」から見える。
「隙間」を覗き込むので「視野が悪い」
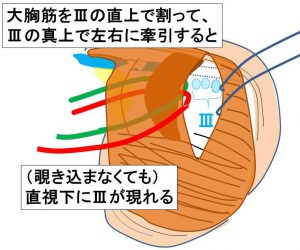
④’レベル3を直視下とする
レベル3を(隙間から覗き込むのではなく)直視下とするために、大胸筋も(レベル3直上で)割る。
2-2. (リンパ節の)術式の適応
≪センチネルリンパ節生検≫
適応:術前「画像診断」にて転移性のリンパ節を認めない場合に行う
上記、センチネルリンパ節だけを術中に取りだし、術中迅速病理診断 注 11 )を行い、
陰性であれば⇒それ(センチネルリンパ節)だけで終了
陽性だった場合には⇒(通常)レベル2まで郭清
注 11 )術中にセンチネルリンパ節をとりだし、そのまま(術中に)病理医による診断(迅速診断)を得る
≪(センチネルリンパ節生検をせずに)最初から郭清を行う場合≫
適応:術前「画僧診断」にて転移性のリンパ節を認めた場合に行う
レベル1(センチネルリンパ節も含む)に転移所見所見がある場合 ⇒ レベル2まで郭清
レベル2やレベル3にも転移所見がある場合 ⇒ レベル3まで郭清 注 12 )
注 12 )レベル3郭清(鎖骨下郭清ともいう)は手技的に難易度が高いので避けられがち。

どうして?

図⑤の操作(小胸筋を外側へ牽引する)が実は(慣れないと)かなり「大変」かつ「危険」なのです。
小胸筋を外側へ引っ張るためには(視野の悪いなか)「血管(腋窩静脈)」からリンパ節を剥がさなくてはならない。 (この操作は一歩間違うと腋窩静脈からの大出血に繋がる)
更に、レベル3を剥がすこと自体、(視野の悪い中)やはりこの血管からの出血のリスクがあるからです。
それで『レベル2まで郭清して、レベル3は放射線で済ませてしまおう』という乳腺外科医が多くなってしまったのです。