戴いたレトルトカレー
時々”無性に”食べたくなりますね。
飛騨牛ビーフカレーと会津地鶏カレー
スパイスが混じると、更なる化学反応が…

久しぶりに登場
club Harie

とても素敵な午後でした。
〇 本文
私は、管理番号「12876」さんのエコーをしながら考えていました。
『全てが間違っている。ただ、それを正すことは容易ではない。』
(以下、QA 12876より抜粋)
先日の3ヶ月毎のエコーで、鎖骨下リンパ節あり 血流(+)と技師さんの記載がありました。
主治医の先生は、腋窩リンパ節を郭清しているための代償性変化だと言われ、生検の必要も無く、3ヶ月後のエコーでまた見ましょう
⇒解決していない。
管理番号「12876」さんは(技師エコー所見に記載された)「鎖骨下リンパ節、血流あり」というコメントに『鎖骨下リンパ節に再発??』と、とても不安に思ってマス。
しかし担当医は、質問者の不安を解決する手段なく「3か月後のエコー」という(政治家にありがちな?)「問題の先送り」に終始したわけです。
先ずは私がエコーしましょう。
その呼びかけに、管理番号「12876」さんは、江戸川外来へ
ここで場面は冒頭の『全てが間違っている。ただ、それを正すことは容易ではない。』に戻します。

で、どうだったの?
転移?

それがね。
いつも通り腋窩~鎖骨下までエコーしたんだ。
(通常通り)まずは腋窩
「腋窩、何もないな。たしかレベル2まで郭清していたという話だから、ここにはまずは再発なしと。」
そして、鎖骨下の視野へ
『あれっ?無いなー』
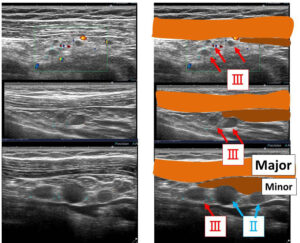
これが、本当の鎖骨下リンパ節(Ⅲ)の位置です。
このように(大胸筋の裏にある)小胸筋を内側へ追っていくと(腫大していれば)見えてきます。
上段のⅢは(これだけ小さくても)全て転移でした。(手術病理)
このように小胸筋の裏はレベルⅡであり、(小胸筋が終わった)その内側がⅢなのです。
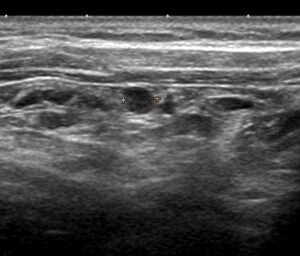
『一体、その(腫れているという)リンパ節はどこにあるのだろうか?』
しかし、この4mmのリンパ節が見つかったのは本来レベルⅢのある位置より「かなり」頭側(上)でした。
『これはⅢではない。全く無関係なリンパ節だ』
これがdoppler ultrasoundです。
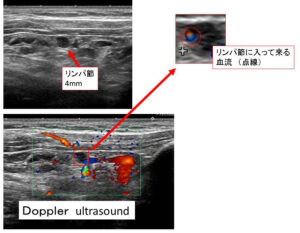
確かに、このリンパ節(4mm)にはDopplerで血流が存在してはいました。
ただ、全然位置が違います。
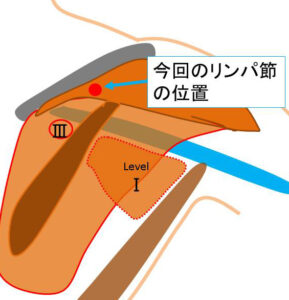
正面から見た際の、「この」リンパ節と実際のレベルⅢの位置関係
「この」リンパ節の位置が本来のⅢの位置とは「全然」「全く」違うことが解りますね?
♯この図を描くのは苦労しました。

何故、こんなことが起こったの?

その実際にエコーを行った「検査技師」も、その「医師」も本来のⅢの位置を知らないからだろうね。
技師の頭の中には「レベルⅢは内側にある」というだけの情報でエコー(かなり丁寧にやったこと「だけ」は認めるが…)をして「苦労して見つけた4mmのリンパ節を、「これはⅢに違いない(しかも血流がある)」と思いこんだのでしょう。
無論、技師さんは実際に術野で「Ⅲ」を見たことはなく、「想像上の産物」であり、その所見をみた「医師」も、(この医師もまた、一度もレベルⅢ郭清したことがなかっただろうから)自分でエコーで見返すなんていう発想もないのでしょう。

いわば…
(昔話風に言えば)
血の果てにあるという「伝説の竜」について、それを「見たことがない2人(技師と医師)」が騒いでいるようなものだね。

そこで、冒頭の『全てが間違っている。ただ、それを正すことは容易ではない。』のセリフとなるわけです。
全てが間違っているのだが、その間違いを指摘できるのが「私しかいない」
「見たことが無い人には判断しようがない」
その医師には、それは「未来永劫」できないという事実です。
問題(この場合は検査結果の完全な誤りだったわけですが)を全て解決できること。
それこそが「究極の乳腺外科医」では?
と、いうことでQAから少々実例を引っ張りだしてきました。
確定診断がつかない場合の今後の選択について
[管理番号:12799] 投稿日:2025年06月10日
(以下、抜粋)
こんにちは。
現在乳がん疑いとのことで、確定診断がつかないままどうするべきなのか戸惑い
【経緯】
自覚では2020年くらいから、年1の健康診断で繊維腺腫の疑い等要経過観察との記載
特に右乳房乳頭下あたりに1cm~2cmくらいのゴリゴリが2つほどある感じでした。
2025年4月乳房をチェックする時に右乳房乳頭に汚れがあったので強くつまむと、茶色と緑を混ぜたような分泌液
分泌液とゴリゴリが増えていることに不安を感じ、近所のブレストクリニックを予約。
4月(下旬)日初診
右乳房のマンモ・エコーと、のちの診察でその日のうちに針生検を受ける
5月(上旬)日
DCIS疑い
良性の可能性もあるけれど、どちらにしても手術での切除がいいとのこと。同時にCT・MRIの予約をとる
5月(下旬)日
全ての結果、やはり確定診断は出ないとのこと。しこりは右乳房、乳頭下に1cm代のものが一つ、そのすぐ下に2cmほどのもの、さらに2cmのしこりの横(外側)に1.2cmくらいのものがくっつくようにあり、4分の1を部分切除術にて取り除くとのこと。良性の可能性もあるが、どちらにしてもとったほうがいいとも言われました。

手詰まり!
良性かもしれないけど、4分の1を取るしかない
言い換えれば「良性かもしれないのに、乳腺を変形させる」そういうことだよね?

どうにかならないか?
12799さんも、どうにも困ってしまいこのQAとなったんだ。

で、あんたは結局どうしたんだい?
まさか、この医師と同じってことは無いよな?

(ちょっと、この謎雄の言葉遣いにイラつくけど…)
結局、「手術相談メール」が来たので、そのメール上でやり取りしたんだ。(西日本在住で遠方だから、「まずは受診を」みたいにして何度も来てもらう訳にもいかないのでメールで詰めて行きました)
①マンモトームで全ての腫瘍を「100%確定診断する(時間をかければ無論可能)」という手段もあるが、
最終的に②分泌が単孔性で、どうやら今回の所見が「乳管内病変」だということが(メールのやり取りで確実になってきたので)乳管造影した上で、それらの(複数の)腫瘍がその分泌乳管に一致しているならば、その後「乳管腺葉区域切除術」をしましょう。という話にまとまったんだ。

ふーん。ちゃんと「解決」を提案できたわけね。
上出来。上出来。
そして具体的には?

(今日の謎雄、ちょい「ヤバ」と思いつつ…)
これは遠方の人にとって、ひとつの参考になりそうだから
具体的に示します。
1回の上京で全てを「できるだけ」短期間の滞在で済ますために(メール上で)その最短の日程を相談しました。
第1回受診(水曜日 day1)
乳頭分泌が「単孔性」であることの確認及び、乳管造影をして「乳管腺葉区域切除の適応」であることを確認
診察後に「術前検査(採血、胸部レントゲン、心電図)」施行。
第2回受診日(翌日、木曜日 day2)
説明同意書入院案内を行った。
入院(日曜日 day5)
手術(月曜日 day6) 乳管腺葉区域切除術
退院(火曜日 day7)
このように2回の外来及び入院手術退院までが「ピッタリ1週間」に治まりました。

手術病理結果は「これから」だけど、非常にスマートな診断(もしも良性ならば治療完遂)となりました。
乳管腺葉区域切除は「複数の腫瘍を全て(同じ乳管内の病変だから)一網打尽」にできて、なおかつ(良性かもしれないのに)「余計な乳腺を取り過ぎて変形させる」ことがない。
このケースでの最良手技と言えます。
前医は、(そもそも乳管造影や乳管腺葉区域切除を知らない、もしくはやれないので)このような解決策を提示できなかったわけです。
もう一度言わせてください。
問題(この場合、前医は「単孔性」分泌を診断に繋げる提案をできなかったわけですが)を全て解決できること。
それこそが「究極の乳腺外科医」なのです。
次回は調子に乗って?「全てを解決できること vol.2」とします。