ズームエックス4
black
ソールの消耗
結構、剥げてます。
旧さん、お疲れ様でした。
と、言いたいところですが「もう少し」現役で頑張ってもらいます!
「全て」を解決できること。それこそ究極的な私のスタンスです。
(本文へ入る前に)
乳腺外科医として(というより、医師として)嬉しい瞬間が、つい最近ありました!
lung metastasis
最初の抗癌剤:3か月で
↓
good PR !
↓
しかし…
その後の3か月では変化無 NC !
cCRへの熱い思い
届け―! と、ばかりに
↓
datopotamab deruxtecan 僅か1回
↓
僅か1回!
僅か1回のdatopotamab deruxtecanでcCR !
期待の新人。 game chager 現る。
〇本文
「全てを解決できること」
前回同様にQAから当院で最終的に診療となった管理番号12693さんです。
集塵性石灰化の経過観察からエコーでMRIを勧められた
[管理番号:12693]
(以下、抜粋)
検診で集塵性石灰化で再検査に行ったところ、エコー検査では何も見えず今MRIをしても何も映らないだろうと半年後1) の受診予約となりました。
今月、エコー検査で石灰化の場所に1センチほどの病変があるとのことで、MRIの予約をとるよう勧められました。
マンモグラフィはしていません。
閉所恐怖症や確定診断を受けたい気持ちから、MRIより先にマンモトーム生検を出来ないか聞いたところ、MRIを受けないならマンモグラフィとエコーで経過観察でいい2)という回答でした。
MRIは5/(下旬)の予約となっています。3)その病院にはマンモトーム設備はあるようです。
まず、ここまでで多くの「突っ込みどころ」がありますね。
上記1)の箇所ですが…
集簇性石灰化を「エコーで写らないから(エコーで写らないのでMRIでも写らないだろうから)経過観察という点です。
これは、(特に)ふーちゃんさんからも大いに同意してくれるとは思いますが…
石灰化は本来、(エコーや無論MRIなど他の画像診断で写る前に)癌を見つける最大のチャンスです。
それを「わざわざ」他の画像診断で写るまで診断はしない。
↑
「癌がその医師に、明確に’これは癌だと確信が持てるまで診断を待たなくてはいけない」そういうこと?
早期発見という言葉、あんたの辞書から切り取っちゃうぞ! って、話です。(その気がないんだから当然!)
上記2) MRIを受けないならマンモグラフィとエコーで経過観察でいい
⇒エコーで見えても「患者さんが自分の言うことをきいてMRIを撮らせてくれないなら」生検なんかしないよーん。 ってこと??(あんた、おぼこなんかい。)
♯おぼこ、覚えてますか?
↑
おかしいだろ?

どんだけ、あんたはMRI信者なの?
って、ことで(MRI信者のその医師に遂に根負け?して)
3)MRIは5/(下旬)の予約 となったようです。
MRI云々は馬鹿馬鹿しくて、その話は終了するとして。
(以下、私の回答の抜粋)
ST-MMTすべきか?(エコーガイドで)CELEROもしくはMMTEすべきか?は所見次第ですが、(万が一MMGでの石灰化所見とエコー所見が実は別病変という可能性を考えると)
エコーガイドで生検して、その採取した病変に石灰化が含まれていることを病理結果で確認すると「マンモとエコーの所見が同一病変である」という証拠となります。4)
マンモグラフィーでの石灰化と(エコーでの)病変の所見については大きく分けて以下の2つがあります。
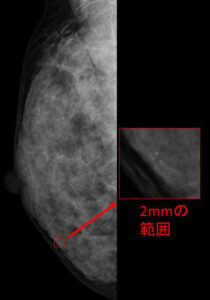
①マンモでの石灰化が非常に小さい(3mm以下など)
この場合には、(マンモグラフィーから想定された部位に)エコーで所見があったとしても、そのエコー所見が(マンモでの)石灰化と一致しているのかは到底画像では判断できません。
②それにたいして石灰化が「集簇性が強く、かつその範囲がある程度大きい」場合には、エコーでも「ほぼ確実に、マンモでの石灰化の部位は間違いなく、ここだ」と判断できます(通常、本来石灰化自体はエコーで殆ど捉えられないのですが、このケースでは「これが石灰化だ」と確信できる石灰化のエコー所見となります)
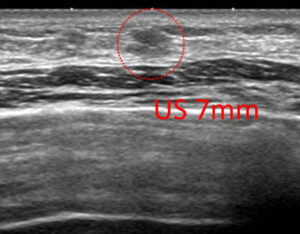
♯ 後ほど、このケースでのマンモグラフィー所見と(その部位の)石灰化所見を参考のため掲載します。
この方も遠方(琵琶湖がヒントです)でしたので、事前にメールで「最小限の上京で、100%確定診断となるため」の方策をやり取りしました。
上記②であれば「ST-MMT]でも(エコーガイドの)CELEROもしくはMMTEどちらでも確定診断できますが、
『もしも①だった場合には』 (エコーガイドでの)CELERO⇒その標本に石灰化があるか確認し、その結果を確認し
case.1 その標本内に石灰化があれば
(マンモでの)石灰化部位と(エコーでの)所見部位が一致。これにて検査終了
case.2 その標本内に石灰化が無ければ
石灰化部位と(エコーでの)所見部位は(近いとしても)異なるとなり、
再度『石灰化をターゲットとしたST-MMTが必要』となるのです。
上京、1回目
♯実際にMMG所見を見たらまさに上記①のケースでした。(石灰化は2mmの範囲でした)
と、いうことで上記『もしも①だった場合には』で記載したように
まずは(エコーガイドでの)CELEROを行いました。(無論、私は的は絶対に外しません)
エコー所見
特に「怪しい」所見ではありませんでしたが、マンモグラフィーから想定される位置近傍にありました。
予定通り、これをターゲットとしてCELERO施行
その結果は「良性」結果でしたが、(残念なことに)その標本内に石灰化は認められませんでした。

その病理レポートをメールに添付した上で、次のように記載しました。
『エコーの所見部位が良性だったことは、まずは良かったですが、標本内に石灰化は無かったので、今度はST-MMTを予定しましょう。』
上京2回目
まず、MMGを撮影し「やはり石灰化が(CELERO前と同様に)ある」ことを確認、ST-MMT施行。
結局「良性」と確定診断となりました。(その病理レポートもメールに添付した上で)文面には、
『これでエコー所見も(マンモでの)石灰化所見も、(結局別々の部位でしたが)両方とも良性であると確定しました。これで100%安心ですね。』
解決!
管理番号 12773 質問者様から 【質問2】
線維腺腫かと思ったら乳腺症
クリニックの先生は、
生検結果は針の位置によっては乳腺症でも実際摘出したら線維腺腫の場合もあるし、
針に当たらず端の方にわずかに癌がある場合もかなり稀だけどあるにはある
⇒典型的な「言い訳」、
本当のことは摘出しないと分からないし、これからも経過観察が必要
⇒まったく「馬鹿馬鹿しい!」
田澤先生から 【回答2】
こんにちは。田澤です。
質問者が何を信じるのかは無論問題ありません。
ただ、私の生検は100%確定診断となることしか選択しません。
つまり、その医師が病変の端に癌が… みたいな病変であれば、広範囲にMMTEをして「そんな言い訳」をする必要のないようにするし、そうでない場合にはCELEROを選択します。
線維腺腫と乳腺症に関しては、乳腺症型線維腺腫とか線維腺腫様過形成など、あくまでも類似病変と記載があるので気にすること自体全くナンセンスだし、私は無理に質問者に信じてほしいなどとは言うつもりは全くありません。(但し、100%確定診断であることは事実です)
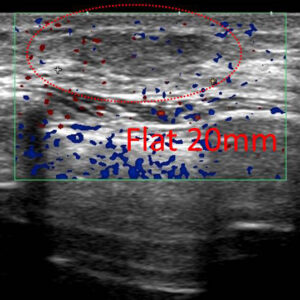
この20mmの所見を100%確定診断できないようでは「世も末」であり、
世の中に「100%」があることを想像できないのだろうなー。
「針に当たらず端の方にわずかに癌がある場合もかなり稀だけどあるにはある」
そんな言い訳をいいながらの診療は(勿論、患者さん達にとって、とても不幸なことですが)その医師自身にストレスにならないのだろうか?
12773さんも、勿論「解決済」なのです。