本格派カレー 感謝です。

昨日は暑かった。
ココナッツキーマカレー激旨ですね!
〇 本文
今回は、これまでの500を超える「今週のコラム」の中でも、最も長いものとなるでしょう。
これを読む前には、トイレを済ませ脇にポップコーンなどお勧めします。
『次回の今週のコラムは是非、乳房全摘にしてください。』
今週受診された患者さんに突然言われました。
ちょっと、驚いて♯1『何故ですか?』
♯1 この患者さん自身は温存手術だったからです。
患者さん
『私の友人が乳癌で、全摘が必要なようだけどリンパ節転移があるから術前抗癌剤を勧められてるんです。』
『リンパ節転移=抗癌剤(しかも術前)というごり押しにも本当にあきれますね。』
『そうなんです。友人には是非、江戸川病院って勧めているんです。だけど何せその距離で躊躇しているのです。(関西)その意味で是非全摘をコラムにして欲しいんです。それを友人に見せて何とかここ(江戸川病院)に来させたいんです。』
○乳房全摘
前回のコラムで温存には、再発させない「乳管の走行を意識した」切除テクニックがあることを取り上げました。
♯実際に(この機会に)「温存乳房内再発って、あったか?」と(記憶だけを頼りなので、甚だ不正確であることは大前提として)殆どいないことに気づきました。
温存乳房内再発でも、全く別部位(つまり温存乳房内「新規」)は思い浮かべますが(それも極めて少ないですが)真の乳房内再発(部位的に「取り残しからの再発を想起させるもの)は本当にないのです。
それこそ前回のコラムで取り上げたような「他院で初回手術」以外には、温存乳房内再発は当院手術では殆どない。
やはり、温存手術の肝は「乳管の走行を考えた」切除法なのです。
全摘は(そのような)特殊な切除方法などないから、それこそ「誰が手術しても同じでは?」
「おっ! 急に現れたな。びっくりするじゃないか!」
「そんなこといいから。 で、どうなの? 差があるの?」
と、いうことでここからが(漸く)本題となります。
果たして、乳房全摘に「差」はあるのか?
ここで、つい最近(本当に)偶然にある(患者さん)お二人が同日に外来受診されました。 注)お二人は知り合いではありません。
2015年7月に手術(全摘)の方と2016年6月に手術(全摘)の方です。
この学年?違うお二人が、今回の主役となります。
これを記載するにあたり、それぞれ10年前と9年前の初診時のカルテや画像を確認しました。
3年くらい前に電子カルテが一新されたため「旧カルテ」を(文字通り)引っ張り出してだったので、少々労力を要しました。
それによると……
症例1)2015さん(仮名)
それはご主人の強く、そして決して諦めない「熱い」意志からの発言から始まりました。
『そんな、先じゃ駄目だ。御願いします。私たちを助けて下さい。』
2015さんはこの7月(2025/7月)に無事に10年を迎え(それまではホルモン療法で3ヶ月通院を一度も休むこと無く?通い続けました。)
術後はその方のご主人は一度も現れることなく、術後はいつも診察室には2015さんだけが入ってくるのですが、そのたびに私の脳裏に浮かぶのはあの『御願いします。早く手術してください。』というその熱い言葉のご主人
それまでも、それからもあのときのご主人を超えた人は見たことがありません。
で、どうなったかって?
(今回カルテを調べて確認しましたが)水曜日の時間外に突然現れ(無論紹介状はありません。紹介状も待てなかったのか。それとも県外への紹介を前医(北関東の有名病院)が渋ったのか?その両方か?(今となってはそこは解りませんが)
持参された資料(カルテのコピーと画像のレポートだけで画像そのものもない)には前年末に一度そこを受診し細胞診でinadequate,その半年後に患者さん自らが「腫瘍の増大を自覚」し再診、そこで針生検で乳癌と診断された様子を「赤裸々」に追うことができます。
「カルテ開示」を要求したかのような「カルテの全ての記載」でした。
CNBの病理診断では(ERは一桁で弱陽性)PgRもHER2も陰性、そしてKi67≧95%
トリプルネガティブに近い、そしてKi67が非常に高いタイプと言えます。
♯トリプルネガティブに近いとはいえ、数%陽性なので術後はケモの後タモキシフェンとなってます。
(前医から)患者さんへの説明文らしき記録は入っていませんので確認しようがありませんが(患者さんに直接聞けば覚えているかもしれませんが、次回の外来受診は1年後、「術後11年目の受診」時には当時の様々なことについて謎解きしたいと思います。(忘れなければ……)
おそらく担当医からは、「ほぼトリプルネガティブ」「Ki67ももの凄く高い」『実際に腫瘍の増殖も半端ねーし、とても厳しいですよ。』
↑
あくまでも私の想像ですが、このように脅されたのではないでしょうか?
「直ぐに再発するから手術はしない」とまで言われたのかもしれません。
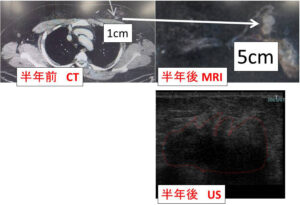
★それにしても、その「半年前(カルテ上1cmとなってます)」にきちんと診断して治療すべきを、「厳しいもなにも、厳しくした張本人があんただろ!」って突っ込みたくなりますよね。
(ここからは、私の記憶を基にした想像が入りますが)担当医から「もう駄目」みたいな言い方をされ、(半年間で)1cm→5cm以上にまで増大した癌に恐怖し、ネットを検索し文字通り「藁をも掴む」思いで、当院予約外外来に並んだことでしょう。(何時間待ったのか?スミマセン)
いきなり『先生しか、いないんです。手術して下さい。』
わかりました。それでは……と、(これも当時の手術枠の記録を見て思い出したのですが)当時は月曜日も金曜日も「午前中の手術枠だけ」だったのです。
♯これが、2016さん(仮名)の頃には(今と同じ)「月曜日も金曜日も丸一日手術枠」となっていました。
その当時は午後から他科の手術が入るから麻酔科からは『絶対に12時までに終わるように。(そうでないと他科の迷惑になるのだぞ!)』的なプレッシャーを与えられていました。
なので9時~12時では(患者さんの移動時間や麻酔導入、麻酔からの覚醒を含めると)一人あたり1hの手術時間でも2人しか入っていませんでした。
「そんなに、頼まれても(3件やったら)麻酔科から何を言われるか恐ろしいので無理なんです」
どんなに急いでも「1ヶ月先」にはなります。
私の立場もあるのです。勘弁して下さい。
それでは一番早い1ヶ月後の「8月○日にしますね」
普通なら、ここまで言うと納得(諦め)してくれるものですが、そこがこのご主人は違いました。
『どうにか、とにかくどうにか私たちを助けて下さい』
幾ら、私が『申し訳ないのですが、麻酔科が…』を繰り返しても、一向にあきらめない。
熱い思いは岩をも溶かす。(そんな格言はないかもしれませんが)実際にそれは起こりました。(他人事みたいですが)
ついに、根負けして、
『解りました。ご主人。 その熱き思いに負けました。やりましょう。』
なんと、(予約外の水曜日に受診して)翌週の金曜日の手術となったのです。
当時の手術予定表(旧カルテ)に残された「無理矢理」いれられた午前なのに「3件目」に残っているこの方の名前。
麻酔記録に残っていましたが、(手術時間は1時間程度ですが)その日のこの方(3件目)の退室時間は14時過ぎ……
(麻酔科から)怒られたのかなぁ(幸い?記憶にはない)
後日談 2015さんの10年目の受診日
『10年(3か月に1回の薬物療法)お疲れ様でした。今後は1年に1回の定期健診だけですね。(つい)10年前、ご主人の強い押しと熱意を思いだしますよ。あれからお見掛けしていませんがお元気でしょうか?』
『えっ? 来てますよ。連れてきます。』
と、2015さんと一緒に診察室に入ってきたご主人
私の記憶のなかより「幾分」ふけたかなぁ。(10年経っているのだから、それが当たり前ですが…)
『お世話になってます。』
ご主人からは、このたった一言でしたが、その浮かべた表情が物語っていました。
きっと、(北関東から)車で10年間毎回送り迎えで江戸川に来てたんだろうなぁ。
あの「10年前」は俺が出来ることを精いっぱいやって、早期手術を勝ち取った、「次はお前の番だ。頑張れよ」と、奥さんを叱咤激励し支え続けて10年。
そんな日々が思い浮かびます。
本当にお疲れ様でした。
症例2)2016さん(仮名)
前医で診断時の説明
胸筋浸潤、CTで縦隔リンパ節に転移を疑うのでステージⅣ 抗癌剤します。
手術希望して当院へ
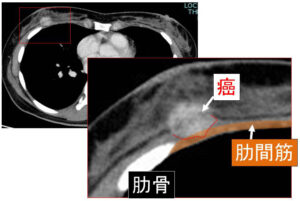
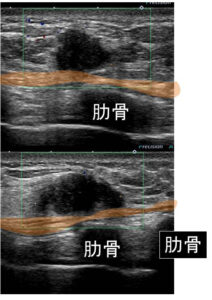
癌は、確かに大胸筋を超えて「肋間筋」へ浸潤
♯肋間筋 肋骨と肋骨の間にある筋肉
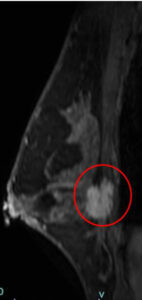
MRIでも裏側の筋層へ浸潤明らか
♯USは(その性質上)奥へ行くほど「減衰」するため通常は(腫瘍の奥にある)筋層浸潤への評価は困難ですが、流石に「筋層浸潤」の所見は明らかです。
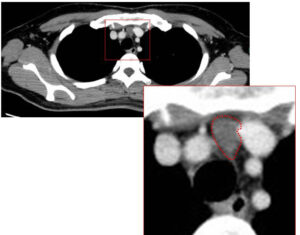
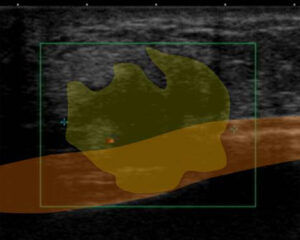
縦隔リンパ節
周囲の造影された白い〇は「大血管」
その間に縦隔リンパ節(赤線)があります。
ただ、縦隔リンパ節は転移以外の「reactive」にも腫れることがあり、(結局、2016さんもその後は消褪し結局reactiveという判断となる。(それは暫く後の話ですが)
当院での手術
縦隔リンパ節は術後照射でも対応できる(結局、術後胸壁照射の際には画像上消褪していたため必要なかったが)し、裏側の筋肉は極限まで注意深く切除
♯胸筋浸潤しても、筋層を超えて(更にその奥の)胸膜まで浸潤することは殆どないので、大胸筋及び肋間筋を合併切除すれば取り切れると確信していた。
♯ここでいう「合併切除」は全部ではなく、「腫瘍床(+マージン)」の小範囲

これが標本(前面)ですが、病理医の記載に
「筋肉つく」と記載があります。
これが「腫瘍床+マージン」の合併切除した筋肉のことです。
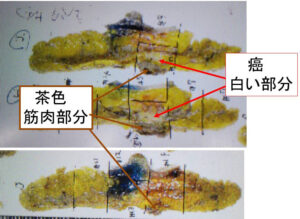
これがスライスしたもの
癌の奥側(下側)には筋肉がついていることが解ります。
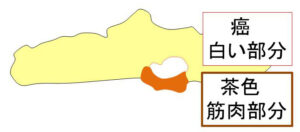
(図で説明すると)こういうことです。
ここで(腫瘍床の)筋肉を十分に合併切除しなかったら…
術後胸壁照射したとはいえ、胸壁再発(しかも皮膚側ではなく、胸膜や肺へ直接浸潤する厄介な再発)のリスクが高まった筈。
2016さんは、何事も無く先日術後9年を超えました。
「あの時の、あの感触」今でも2016さんを診察すると思いだします。
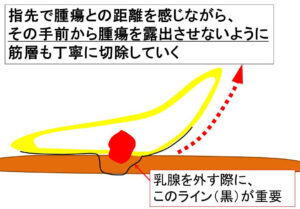
〇外科医の指先の感覚
乳腺を外していく中で、徐々に筋層に近づいていく感触を指先に感じ、その少し前から筋層も注意深く合併切除していく。
その「少し前から」が肝です。
少しでも切り込んでしまえば、(例え、慌てて修復しても)癌細胞が細胞レベルでそこに散らばるリスクが出るからです。
★安全な切除にするためには…
コレゾ究極の外科医の指先の感覚といえるでしょう。
♯無論、(腫瘍は)見えませんから、その存在が近づいている事を指先で感じながら、その少し前から筋肉を合併切除し、腫瘍が露出しないように綺麗に切除するのです。
症例3)2025さん(仮名)
今年の患者さん2025さん(仮名)
術前エコーの際に筋肉への浸潤の可能性を意識し(2016さんと比べると明らかに程度は軽いですが)
「腫瘍床の大胸筋も切除する」と術前から決めていました。
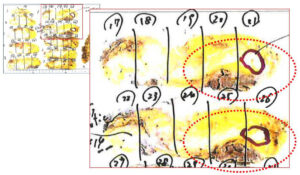
実際の標本のスライス
赤点線〇の部分で腫瘍の裏の筋肉も合併切除されていることがわかります。
この写真だけでは筋層への浸潤は(肉眼では)不明ですが、実際の病理レポートでは筋層浸潤ありでした。

乳腺を全摘する際に意識しているのは、この腫瘍と胸筋との関係
術前画像では距離があるな(つまり乳腺の深い部分には腫瘍は達していない)と判断していても、いざ剥がす際に、「剥がれにくい感触」が僅かでもあれば、『★安全な切除にするためには…』の図のように切除しています。
例えば(前医で診断され)当院で手術する場合に、前医での針生検の角度が急で、腫瘍を突き抜けてその奥の筋層に達しているリスクがあるからです。

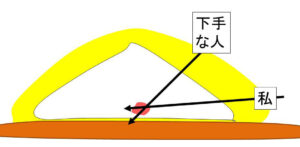
どうして、下手な(慣れていない?)医師は「近くから」腫瘍へアプローチするんだろう? どうして? どうして?

仕方がないな。どうちて坊や
それはね。遠くからのアプローチは(腫瘍に到達するまでに)正常な乳腺を「長い距離」通さなくてはいけないからなんだ。
どうしても「慣れていない」医師は「なるべく短い距離で」から発想が離れないんだ。

どうして?どうちて?

正常乳腺(特に患者さんが若い場合には)は「かなり」硬いんだ。
だから「力の入れ具合」が解らない初心者では、「硬い乳腺を長い距離」通すことが、上手くできない。
だから、どうしても「なるべく近く」という発想となり、結局「角度が付きすぎる(急角度となる)」
それによる問題点
①角度が付きすぎると、腫瘍の中を長い距離通せないので「かする」程度しか取れないリスク
②角度が付きすぎると、(腫瘍が比較的深い場合)その針先が筋層に達してしまうリスク(これが、針生検による播種です)
これが筋層を突き抜けると肺胸膜を破り「気胸」となった事例も裁判記録にはあるようです。(普通はそこまではいきませんが②は多く見かけます)
私が(組織診で)気をつけているのは、
1.なるべく針を寝かせて(可能な限り)筋肉と並行に針を腫瘍に通す
2.(針を寝かせること=長い距離硬い乳腺を通すために)筋トレを欠かさない
♯2は冗談です(笑)
この「力加減」こそが究極の「慣れ」かなぁ。
今じゃー、そこの部分でも全く苦労しないのです。
女医さんが針生検を避けたがる(実際、そう見える)のは、やはり男性に比べると「力」がないから、せっかく苦労しても「そのリスク?(そんなものは本来ありませんが)に見合う結果(結局かするだけで終わるのでは?)が得られない」ことによるのでしょう。

 US
US