昨日のパスタソース
♯かえるさん、そして皆さんからのリクエストのあった「先週のパスタソース」はこのシリーズ?(3本セットで戴きました)の「ガーリックver.」でしたが、
私的には、これ(オマール君)が一押し!
相当旨かった

昨日の気持ちいい屋上
オマール君パスタはほうれん草タップリ
オクラは(セブンの)チンジャオロース、とっても相性抜群でした。
〇本文
動画配信「転ばぬ先の杖」の続編としての「転ばぬ先の杖、その先」
「転ばぬ先の杖」だけでは(掲示板のどなたかがコメントしたように)最初に解らないまま、そのような医師に手術されてしまった(決して少なくはない、そのような)人たちの立つ瀬がなくなってしまう。
ただし、不運にも誤った選択をしていまい「再発しても、希望あります!」一辺倒もまた違う。
やはり基本は「最初から、失敗しないようにすべき(転ばないように)」ことも事実であり、それが最初の選択(転ばぬ先の杖)⇒次に(転んでしまっても)「その先がある」これこそが私流のメッセージなのです。
今回のコラムは4月12日(金曜日)撮影した「転ばぬ先の杖、その先(前編)」と同一内容となります。無論「短時間」を意識した動画とは異なり、やや落ち着いてdetailまで記載できる利点はあります。
また、(その動画でもコメントしましたが)暫く?は「毎週金曜日は動画の日」として継続するためには、毎週毎週「今週のコラム」と「動画配信」を別内容で頭を絞ることが大変だという懐?事情もあります。
随分昔になりますが、「一心同体少女隊(Key boardで一発変換されなかったので、今では死語かもしれませんが)」コラムと動画配信はそんな関係?となることをご理解ください。
と、長ーい前置きになりました。
初回手術は4年前、センチネルリンパ節生検をして転移陽性、追加郭清となっています。
紹介状に記載された手術記録には Bt+SN(1/1)⇒Ax(0/2) total 1/3
何か気付きませんか?
以下、「今週のコラム 439回目 鎖骨窩郭清について思うこと」より抜粋
(抜粋)
パターン1.(初回手術が)センチネルリンパ節生検陽性で追加郭清しているケース
パターン1について…
ここで浮かび上がるのが『(その時行われた)追加郭清の手技が不完全だったのでは?』

なるほど!
パターン1にピタリと嵌るね。

やはり、追加郭清の部分(Ax 0/2の部分)に目が留まる。
無論リンパ節の個数には個人差があるけど、「追加郭清で2個」となると、初回手術時の「追加」郭清が不十分だったのでは?と言われても仕方がないように思う。

つまり、初回手術時の郭清が不十分だった疑惑ってこと?
echo
転移して増大したリンパ節は体表面から触知する位、(つまり)レベル1でも浅いところにあるんだ。
つまり、レベル1までキッチリ郭清して、「その奥に再発」とかでは全くなく、
本来(初回手術時の)追加郭清で郭清されるべきであった取り残されてしまったリンパ節だと言える。

それ、まんも「取り残し」じゃん?
その通り。
これこそ、まさに(今流行の?)「転ばぬ先の杖」じゃよ。

おっと!
っていうか、あんた誰? 急に老けたん?

まぁ、冗談は顔だけにして、話を先に進ませよう。
here we go !
センチネルリンパ節生検を(予定として)手術がはじまり、いざ「センチネルリンパ節生検陽性!」となったとき、
ここでその術者の技量が試されるのです。
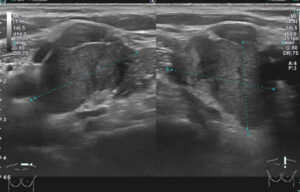
結果として術後4年、上記腋窩リンパ節再発だけではなく、実際には鎖骨上リンパ節再発も同時に見つかっています。
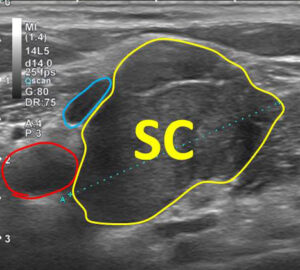
これは鎖骨上リンパ節ですが、結構な大きさです。
内側にある内頚静脈を圧迫しているのが解ります。
注) 青:内頚静脈 赤:総頚動脈
術後4年目の検査で見つかったらしい。(その前の検査は術後3年目)
リンパ節転移陽性症例としては、「局所の検査」を1年に1回は寂しいかな。
♯術後経過観察にスタンダードはありません。(唯一のエビデンスは年に1回のマンモグラフィーのみ)

ショックだよね。
主治医に手術をお願いしたんだね?

その通り。しかし…
「鎖骨上」どころか「腋窩」さえも、『手術で摘出することはできないから(理由としては血管が近いからとのこと)サブタイプを確認するために「腋窩は(摘出できないけど)少し削ります』と、言われたようだ。

へー。
それで当院に「何とか、手術できないか?」と受診したんだね。

まぁ、そうなんだけど、
実際は(患者さんが明かしてくれたんだけど)当院へ来る前に、あの「海の傍の大病院」へセカンドオピニオンに行ったんだって。
そこでは「現状では(血管に近いから)手術は不能。可能性があるとすれば、抗がん剤をして(それが著効して)小さくなったら取れるかもしれない」と、手術不能と言われたらしい。

あの病院は(実態はどうあれ)権威がありそうに感じるから、そう(手術不能)言われちゃうと「もう駄目か!」と絶望的に感じるだろうね。
それでも、「もしかして当院なら…」と受診したのだろうけど…

診察してみないことには無論解らないから…
その場で、すぐにエコーしました。
たしかに結構な大きさで3年前?の私だったら「ちょっと無理ですね」となったかもしれない。
しかし、皆さんのお陰で(多くの成功体験の積み重ねで)「手術可能」と結論したんだ。
♯患者さんも、そのご家族も「あの権威的なあの病院で手術不能と言われたのに、本当にできるの?」と半信半疑の様子だったのを今でも覚えています。
私をそんな連中と一緒にしないでくれ! 悲しいかな、それが実状なのです。
1.鎖骨上
鎖骨上だけど…
確かに大きくて(そして外側から内頚静脈を圧迫しているけど)
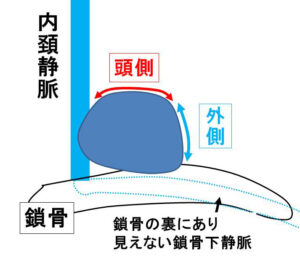
♯ 略図これは外側(つまり内頚静脈とは逆方向から)外して行けば、内頚静脈から外せるんだ。
実際(お陰様で数多くの鎖骨上郭清の経験から)実際に厄介なのは内頚静脈や総頚動脈からの細い枝であり、
そこさえ注意すれば外側や頭側は比較的容易に外せることを習得したんだ。
一見、「ガッチリ」嵌りこんで『これって、本当にはずせるのかよ!』と絶望さえ感じるのだけど…
その「頭側」と「外側」を外していくと、その「ガッチリ」嵌りこんでいたリンパ節が「少しずつ浮いてくる」んだ。
こうなると「怖い」内頚静脈との距離が徐々に取れるようになり「危険な細い枝」もきちんと処理できるようになる。全くの無血手術
最終的に(尾側で)鎖骨の裏にあり姿の見えない鎖骨下静脈からは「意外に?(要はその間に血管が無い)」すんなりと鈍的に外れる。
♯因みに今回のケースではSCは「かなり」大きかったが、最初から鎖骨より頭側にあったので(鎖骨の裏にあり不気味な存在である)鎖骨下静脈から外す必要が無かった。ということも幸運だったといえる。
2.腋窩
腋窩リンパ節は、(腋窩静脈と一体となって、どうやったら外せるんだ?)という状況でも、それこそ「ここはは」さんの時のように両方向(内側からと、外側から)から、ゆっくり(ここ重要)時に鈍的に剥がしていくと、最終的に(時間はかかるけど)外せるんだ。♯これは実際にやった人でしか解らないよね。
この方の(元の)主治医も、その「海の近くの権威?」なる医師も当然その経験なしにはイメージできないだろう。

と、いうことでいざ手術。
実際には鎖骨上は(想像よりも)容易に外せた。
腋窩はかなりのものだったけど(術後にご本人にも伝えました)やはり(時間をかけて)外せました。
There we go.

目に見える(この場合、体表からも触れる)癌が綺麗に取り去られた。
昨日まで、触ると硬く存在感のあった「それ」が無くなった。
それはとても貴い事なのです。
〇結論?
最初から「転ばないに越したことはない」ことは事実だけど、もしも転んでしまったら「そこで諦めない」こと。
特に局所再発は、(そもそも)最初の手術に問題があった可能性があるので、その病院の医師の治療方針(手術できない)に疑問を持つことが重要。
転んでしまっても「その先」はあるのです。