こんにちは。田澤です。
1年ぶり
昨日、乳癌学会 関東地方会2018 in Omiya行ってきました。
「専門医」や「認定施設」の維持(更新)に必要となるので、ここ江戸川に赴任してからは「乳がん学会」及び「乳がん学会 関東地方会」では毎回発表しています。(点数制なので)
昨年の発表の際に、「有〇の怪人」が登場したことは『今週のコラム 109回目 これは、「どちらが正しいのか?」という問題ではなく「どちらの診療を支持するのか?」患者さん自身に(その判断を)委ねます。』をご参照ください。
あれから、1年… 感慨深いものがあります。
〇症例提示
今回私は、「90歳代、巨大葉状腫瘍が疑われた粘液癌の1例」という発表をしました。
この患者さんは、「先生なら、取ってくれるって(知り合いから)聞いて、来たんだ。」とご家族と一緒に受診されました。

「なるほど。まずは診せてもらいましょうか。」

「先生、驚くと思うよ。大きいからね。」
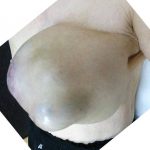
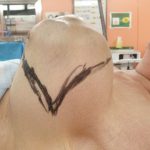
そもそも、診察室に入った時からその「左胸」のシコリが服を大きく盛り上げていることは一目瞭然でした。

「確かに大きいですね。でも我々から見れば珍しくはないですよ。」
これだけの大きさ(15cm以上)の割には「腋窩リンパ節」が全く腫れていません。

「この大きさなのに、リンパ節が全く腫れていないので葉状腫瘍の可能性が高いです。ただしこの大きさだと悪性(悪性葉状腫瘍)でしょう。」
「ただ乳癌の可能性は当然あります。そしてその診断をするためには組織診が必要となります。」
「ただし、問題点が3つあります。」

「3つの問題点って何?」「痛いの?」
★問題点は
1. 90歳代のお年寄りには、不必要な侵襲を加えるべきではない。(無論、必要であれば躊躇はしませんが、本人も嫌がっている)
2. 腫瘍が多房性なので「組織診」をすることで、間違いなく内用液が漏れる。(それが、癌細胞を体に広げてしまい、せっかく手術をしても残してしまうリスクとなりうる)
3. その腫瘍が「悪性葉状腫瘍であれ、癌であれ」手術が唯一の治療である。
結局「治療に意味のない検査(意味が無いどころか、riskでしかない検査)を90歳代にすべきか?」ということなのです。
勿論、ご本人なりご家族が「きちんと(組織)診断」してから治療をして欲しいと言われれば、(組織診をすることには)全く「やぶさか」ではありませんが、私から勧めはしないということです。
〇会場からの質問(今回は昨年とは異なり、怪〇ではありませんでした)

『何故、術前に組織診しなかったの? (術前に組織診せずに手術するなんてありえない)』

『この場合治療の唯一の選択肢は手術なのです。(あなたは、90代の方に術前抗がん剤でもしようというのか?)』『治療に何の意味もない検査はすべきではない。』
こう回答しながら、私は心の中でこう思っていました。(このような医師が早期乳癌でもPETだの骨シンチだのと、全ての検査をルーティーンにしているのだな。)
〇基本と応用問題
日本中の誰よりも組織診(CELEROにしろMMTEにしろ)をしている私だからこそ、敢えて言いますが…
私は「組織診をすることに日本で一番躊躇しない」人間なのです。
(追記)
先日、マンモトームの日本側の企業「デヴィ〇ア メディ〇ル ジャパン」の社長が交代したとのことで、その新社長が私に挨拶に来ました。(少し驚きますね?)
『日本で一番、マンモトームをしている医師だからご挨拶を』とのこと。(つまり、「そういうこと」です)
『癌の確定診断には組織診が必要である。』
それは「大前提」です。それを知らずに診療をしている乳腺専門医はいない筈です。
ただ、物事には「応用問題」があるのです。
敢えて、組織診をせずに悪性腫瘍(癌や悪性葉状腫瘍を含む)の手術をしてもよい条件を示すと
①臨床上、「悪性」と判断してもよい。(その判断には、豊富な臨床経験が前提です)
②唯一の治療が「手術」である。
③(そして最も重要なのは)ご本人、ご家族がそれ(「組織診無し」での手術)を切望している。
今回は、上記①~③の上に更に④「組織診をすることで治療に悪影響を及ぼすriskがあった」のです。(十分では、ないですか?)
特に④について思い出す症例があります。
これも、乳癌学会 関東地方会 2016 in Omiyaで(偶然にも)発表しています。
「出血性壊死を伴い急速に増大した若年性紡錘細胞がんの一例」
この症例は、(一転して)若年者、「出血壊死」を起こし10cmにも増大した腫瘍は強い疼痛を伴い「とにかく手術してほしい」として受診
[caption id=”attachment_40285″ align=”alignleft” width=”150″]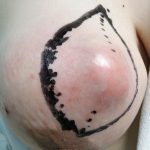 DSC_0092[/caption]
DSC_0092[/caption]
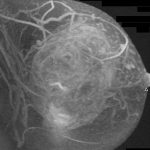
『この腫瘍に針をさしたら、内容が漏れて根治性を損なう』
私は最初から、そこを重視しました。(ご本人が「痛いからとにかく早く手術してくれ」というのもありましたが)
腫瘍は破らずにマージンをつけて摘出。
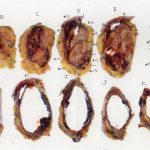
摘出腫瘍の割面
上段は腫瘍細胞(実質)で充満していますが、
下段は中空になっていますが、ここに血液を含む液体が充満していました。
今回の手術では、この液体も漏らさずに切除したのが「味噌」だったのです。
★もしも術前に組織診していたら… (ここに溜まっていた癌細胞などが漏れていたことでしょう)
手術病理では増殖の非常に強い特殊型である「紡錘細胞がん」
今まで再発なく経過しているのも「あの時の判断が正しかったからかな。」
その思いがあるのです。
この発表の際(2016.12)でも、やはり「何で、術前に組織診しなかったの?」がありました。(まるでデジャヴですね?)
〇基本問題しか、できないようではいつまで経っても、professionalにはなれません。