こんにちは。田澤です。
『さいたまスーパーアリーナのK1 強行開催へ』とのニュースが…
国からも県からも「自粛要請」あるのに、ここから拡がったら責任とれるのだろうか。
主催者側が(あくまでも)自粛しないのなら、観客に自粛(行かない)してもらいたいものです。
〇本編
今週は月曜日の朝1でいきなり『「2020年03月15日4 治療方法のアドバイスをお願いします」』を回答しながら、一人熱くなっていました。
『最初の一歩を間違わない』ために!
「乳がんプラザ」は単なる質問コーナーではない。『それは、違う!それで満足してはいけない』
実際に診療している私だからこそ、伝えたいことがあるのです。
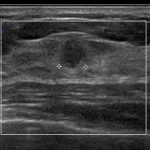
症例 1. IDC(scirrhous ca. )
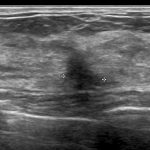
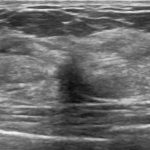
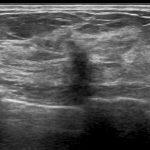
9mm 注 1 ) 「引き攣れ 注 2 )」た「縦長 注 3 )」画像

前医では良性の診断だった?

そうなんだ。前医ではCNBとMMTEしているんだ。
その両方で良性と診断されたんだよ。
最初にCNBで良性。すぐにMMTEしているようだから、
画像上、(前医でも)癌を疑っているのは確かだね。
引き攣れ 注 2 )も、縦長注 3 )どちらも極めて「典型的」な癌の所見だからね。

何で上手く診断できないの?
9mm 注 1 )って、決して小さくはないよね?

何故だろうね?
まぁー(勝手に想像して)解釈するしかないけれど、
エコー画面が2次元(平面)だからかな?

どういうこと?

「奥行き」は想像するしかないんだ。
本来「腫瘍」は(当然ながら)「3次元」だけど、画面は「2次元(平面)」
画面上、針が「しこりを捉えている」ように見えても、実際は素通りしていたんだろうね。

それでは困るよね。
田〇君はどうやって、「100%確定診断」って言い切ることができるの?

「経験」って、言ってしまえばそれまでだけど…
エコー画面を立体視すること。
そして「その所見の中心(ど真ん中)」を見極めること。
さらに、(その中心部分へ)正しい角度で針が入るようなアプローチポイント(刺入部)を選択すること。
この「刺入部の選択」を見れば、(その医師の)実力が分かります。

なるほど、「中心部分」に「正しい角度」で針を入れる事。
それが重要なんだね。
中心を捉えた1本でいいの?

前医で「失敗」した病理伝票を見る機会も多いけど…
共通しているのは「採取本数の少なさ」だね。(2本くらいが多い)
私は(最初から)患者さんに『4回採りますね』とお話ししています。
1本目は「ど真ん中」そして(角度を変えて)もう2本、(深さを変えて)もう1本 注 4 )
注 4 )均質な「腫瘍」をCELEROで検査する場合でも、このように4本採取しています。
腫瘤非形成性病変の場合にはMMTEを使い、(皆さんが想像しているより多く)採取します。
『今週のコラム 218回目 針生検でのFEA / ADHの診断 vol. 1』『今週のコラム 219回目 針生検でのFEA / ADHの診断 vol. 2』をご参考にしてください。

結局、田〇君は何を使って(どんなデバイスで)診断したの?

MMTEです。
(前医で診断ミスしたものは)より強いデバイス 注5 )で診断するようにしています。
注 5 )MMTEが最強です。「トップページ」の「江戸川病院の診療(診断・手術)の紹介と案内」の中の
「診断の詳細について詳しく」をご参照ください。
症例 2. IDC(solid tubular ca.)
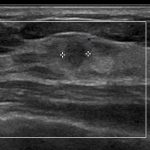
5mm, (縦長だが)症例1と比較すると不整形ではない(楕円)
これも、前医でMMTEとCNBを行い良性と診断されています。

前医ではMMTEを先に行い、その後CNBしているんだよね。
症例1(9mm)と比べると5mmだから小さいから外したのかな?

(患者さんから直に聞いたんだけど)前医では最初MMTEしていたのだけど、
どうも(上手くいかなかったらしく)その場でCNBを追加しているようなんだ。
これが意味するところが解るかい?

どういうこと?
普通はCNB⇒MMTEの順番だよね?

これも、(私の)推測だけど…
そもそもMMTEそのものに(最初から)自信がなかった(つまり使いこなせていない=慣れていなかった)のでは?
それで、(MMTEを使ってはみたものの)どうも上手くいかない⇒(自分にとって)自信のあるCNBで(その場で)取り直そう
という流れだったのでは?
★実際に、MMTEに慣れていない医師は多いです。
その背景にはMMTEは太い針だし、もの自体が重いので扱いにくい認識なのだと思います。(慣れると、その「重さ」が硬い組織にすんなり挿入できる「利点」だったりもするのですが…
また、「どこまで積極的に診断を確定させたいか?」という診療に対するスタンスの違いも大きい。
MMTEの最も頻度の高い使いどころは「腫瘤非形成病変」ですが、これを(MMTEを用いて)診断しよう!と考えるのか(安易に)経過観察しよう。とするかは、その医師次第だからです。
症例 3. DCIS
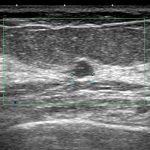
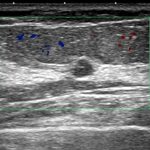
4.5mm
前医で(小さくて)「刺せないから半年」と言われて当院受診。
CELEROでDCIS
症例 4. IDC(tubular forming type)
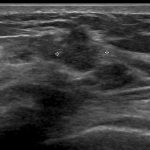
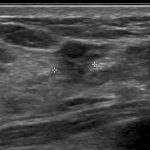
前医CNBで ADL(atypical ductal lesion)
当院MMTEでIDC

前医で癌の診断とならずに、当院で癌の診断となった4症例をご紹介しました。
ここに挙げたのは、ほんの「氷山の一角」巷は診断能力の欠如に溢れています。
『最初の一歩を間違わない』ために!
自分の身を守るのは自分なのです。