こんにちは。3月31日。年度末です。
この時期になると、FM番組も再編となります。

『(番組を)守ってあげられなくてゴメン。俺の責任だ。』クロノスの中西哲生の言葉です。
10年間続いたクロノスも終わり、変化しなくては生き残れない現実を目の当たりにしたしました。
「哲生がヤバい」マンボウと中西のskyrocket companyでの「からみ」も良かったし、少し寂しいですね。
この乳がんプラザも変化しなくては!
そんな、年度末でした。
明日からは(年度初めというより)新元号だ!(誤り:発表は明日ですが、実行は5月~ですね。)
P.S. 私が聴いているFM番組でも多数「卒業(「打ち切り」よりmildな表現ですね!)」がありました。
渡辺貞夫の「Nightly Yours」(何と、1996~23年も続いてたんだ! あの「世界のナベサダ」も86歳! 驚きました。)
YUKIの「HELLO!NEW WORLD」(「JUDY AND MARY」は若い頃! よく聴きました。とっても懐かしかったです)

Bさん
『先日(セカンドオピニオン受診)はお世話になりました。よろしくお願いします。』

私
『こちらこそ、宜しくお願いします。
それでは、さっそく診察します。注 6 ) 』
注 6 )セカンドオピニオンでは診察は無いのです。あくまでも、画像を供覧しながら治療方針について(その医師なりの)見解を述べる場なのです。
〇診察
まずは触診
右乳房に硬結 注 7 )を触れますが、明瞭なシコリというよりも「ベター」とした感じです。
注 7 )明瞭な「コロッ」とした明らかに腫瘍を想像する場合には「腫瘤を触知」となります。
それに対して、「この辺りが明らかに硬いけど、腫瘤とは断言できない」場合に、(今回のように)「硬結を触れる」となるのです。
そしてエコー
硬結部分は(触診の印象どおり)一つの均一な腫瘤ではなく、「シコリ+腫瘤非形成性病変」のような所見です。
リンパ節は(触知するような大きさではないですが)レベルⅢまで転移所見を認めています。
これらは(前医から持参した)CTと矛盾しない所見です。
MRI所見)
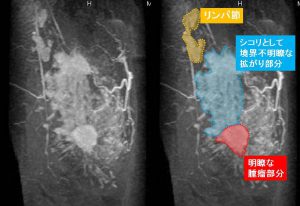
腫瘍は下の方に「強く」造影されています。(図の赤)
そこから腋窩リンパ節(黄色)へ向かって
境界不明瞭な拡がり(青色)の広がりが解ります。
MRI →(相当する)US 所見
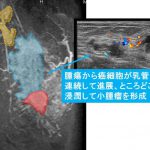
この「境界不明瞭な拡がり(青色)」の部分のエコー像(左)
エコーで見ると「腫瘍から連続する乳管(内腫瘍)」として描出されます。

「10cmの腫瘍」と一口に言っても、このcaseのように「腫瘍+乳管内の拡がり」で10cmと、「大きな腫瘍として10cm」では全く意味が異なるのです。
仮に「8か月前」の時点を思い浮かべると…
前者(腫瘍+拡がりの10cm)では「しこりとして自覚しない」のに対し、後者(大きな腫瘍としての10cm)では「間違いなく、しこりを自覚している」わけです。
更に、(半年前に)検診をうけたとしても前者では「見逃される=検診レベルでは異常を指摘できない」のに対し、後者では「100%異常を指摘される」
其の位の違いがあります。
★「ベターとした10cm」と「ゴロリンとしたシコリが10cm」では全く意味が違う。実際にvolume(体積)が全然違いますよね?
『8か月前に検診受けたのに…(正常と言われた)』とか、『全く気付かなかったのに、いきなり10cm? それって進行早すぎない?』となるパターンです。
実際には、「(検診レベルでは)気付かれにくい」+「(ベターっとしているので)自分で蝕知しずらい」だけであって、決して「進行が早い=悪性度が高い」というわけではないのです。
それでは(検診ではなく)優秀な乳腺外科医に半年前に受診したらどうだったのか?
我々乳腺外科医は(明らかな異常所見でなくても)「触診で硬い+(USで)どこかおかしい」=「腫瘤非形成性病変」としてpick upできます。
こういうcaseではMMTEをすることで確定診断となります。(ここでMMTEするか?半年後経過観察とするか?で「turning point]となるのですが…)

point US像だけではなく、「触診所見も併せての診断」が重要
検診の場ではUSは「技師さん」であり、(技師さんは決して)触診しないので、上記のような「合わせ技、1本」とはならないのです。
リンパ節
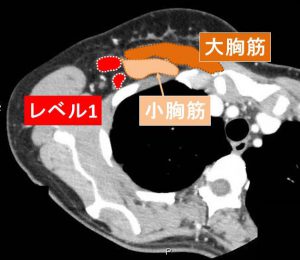
レベル1
大胸筋と(その裏の)小胸筋の「外側」のリンパ節が「レベル1」となります。
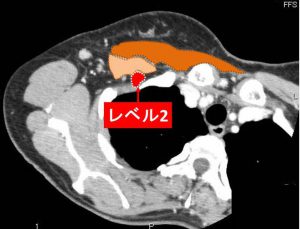
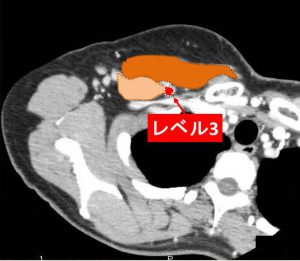
小胸筋の「裏側」がレベル2
小胸筋より「内側」がレベル3
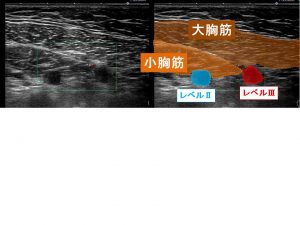
エコーでは、こう見えます。