[管理番号:6890]
性別:女性
年齢:37歳
病名:
症状:
質問者様の別の質問新たな管理番号としました。 質問者様の別の質問は下記をクリックしてください。 管理番号:7725「術後の心配」 |
授乳中に脇のしこりを見つけ、乳腺外科クリニック(乳がん学会の乳腺専門医)を受診、
エコーで胸にもしこりがあるので、胸のしこりと脇のしこりの細胞診をし、胸しこりは悪性、脇のしこりも陽性となり乳がんと診断されました。
その後、大学病院に転院し病理検査し、下記の診断を受けました。
年齢 37歳
胸のしこり 1-2cm ただしマンモで乳房内広がりありそう
サブタイプ HER2 3+
ki67 30-40%
腋窩リンパ節転移 多発(10個以上)(エコーでもCTでも)
鎖骨下リンパ節転移疑い(CTにて)
遠隔転移なし(CT.骨シンチより)
よって、ステージ3Cです。
術前抗がん剤(エピルビシン+シクロホスファミド4クール→ドセタキセルorパクリタキセル+ハーセプチン+パージェタ)→手術(レベル3まで郭清)→放射線→術後(ハーセプチン+パージェタ)の予定です。
1回目のECが終わりエコーをしたところ乳房のしこりは小さくなりましたが、腋窩リンパ節のしこりは変わらずでした。
質問は下記です。
①術前抗がん剤の、ドセタキシルとパクリタキセル、どちらが良いのでしょうか?
担当医からは副作用の軽いパクリタキセルを毎週か、通院は少ないが(3週に一回)副作用がパクリタキセルより重いドセタキシル、どちらがいいか純粋に比較した試験結果はなく、ドセタキシルはデータがあるが…どちらでもいいので患者次第と言われました。
②このステージ、サブタイプでこの治療をした場合の生存率や、局所再発率、遠隔転移率はどの程度と予想されますか?
寛解の可能性はありますか?
ステージ3Cの5年生存率は50%以下というデータは、この治療をしたステージ3Cのデータではないので、どれくらい上乗せされ、5年生存率、
10年生存率はどの程度になると予想されるか伺いたいです。
HER2 3+ 、ki67 30%、CT上レベル3までの多数の転移ありと、予後因子としてはどれも悪いものだらけで、このフルコース治療をしても、三年以内に遠隔転移をして、死ぬまで抗がん剤治療をし続けるのでは。
と将来を悲観しております。
幼い子どもも2人おります。
③放射線
小さいが鎖骨下までCT上、複数の転移疑いありです。
どこまで照射を勧められますか?
④CTは首から下、太ももあたりまでで、肝臓、骨、肺に明らかな転移なし、ですが、あと残り乳がんで転移しやすい脳の検査をしていないのが気になっています。
脳の検査はしなくてよいですか?
田澤先生からの回答
こんにちは。田澤です。
「①術前抗がん剤の、ドセタキシルとパクリタキセル、どちらが良いのでしょうか?」
⇒毎週通院が構わないならパクリタキセル、どうでないならドセタキセルですね。
「②このステージ、サブタイプでこの治療をした場合の生存率や、局所再発率、遠隔転移率はどの程度と予想されますか?」
⇒まず、勘違いされているようです。
そもそも「局所再発率」などという概念はありません。(局所は手術のやり方「術式や技術」によって全く異なるので)
そして「生存率と遠隔転移率はほぼ同一」となります。
「寛解の可能性はありますか?」
⇒ここでいう「寛解」とは?
術前化学療法による(病理学的)完全寛解(奏効)のことなのか? それとも(最終的に)「根治する」ことを言っているのか?
HER2タイプだから抗がん剤(抗HER2療法)は、かなり効果が期待できます。
病理学的完全寛解の確率は20%程度あるでしょうし、根治する(再発しない)確率は70%以上あると思います。
「ステージ3Cの5年生存率は50%以下というデータ」
⇒そもそも、これは何のデータなのか?(もしくは何時のデータなのか?)
適切な治療をすれば60%以上でしょう。(現在は)
「この治療をしたステージ3Cのデータではないので、どれくらい上乗せされ、5年生存率、10年生存率はどの程度になると予想されるか」
⇒同じステージ3でも「HER2タイプ」の場合には(他のサブタイプに比べれば)
予後はおそらくいいでしょう。(それだけ抗HER2療法が強力だということです)
再発率は20%~(多く見積もっても)25%程度となると思います。(抗HER2療法は再発率を半分にするのです)
「③放射線小さいが鎖骨下までCT上、複数の転移疑いありです。どこまで照射を勧められますか?」
⇒完全な勘違いされています。
鎖骨下リンパ節は手術で郭清し、鎖骨上を放射線でターゲットとするのです。(大学病院で鎖骨下リンパ節郭清ができるのか疑問ですが)
「脳の検査はしなくてよいですか?」
⇒不要です。(考えすぎ)
質問者様から 【質問2 質問】
性別:女性
年齢:37歳
病名:左乳がん
症状:
EC(2週間毎×4回)を終え、次回よりハーセプチン+パージェタ+ドセタキセル(3週間毎)orパクリタキセル(毎週)の予定です。
EC3回目後で、手で触って発見した腋窩リンパ節のしこり18mmは豆粒大にはなりました。
質問です。
(1)
田澤先生はドセタキセルより、パクリタキセルを勧めている印象ですが、なぜですか?
3週毎のドセタキセルより、毎週のパクリタキセルの方が副作用が軽い人が多いからでしょうか?
それとも、がんに対する効果も、ドセタキセルよりパクリタキセルの方が効果が高いからでしょうか?
主治医からは、
①HER2 3+ に対して、ドセタキセルとパクリタキセルを純粋に比較したデータはない
②パクリタキセルはアルコールが溶剤、ドセタキセルはアルコール溶剤でない(以前まではアルコールだったが、今はアルコール溶剤でなくなった)ので、アルコールに弱ければ、ドセタキセルを勧めると説明を受け、アルコールに弱いのでドセタキセルになりそうですが、
田澤先生がパクリタキセルをよく勧めておられる印象や、ネットを見てもつい最近の治療をしている方はパクリタキセルをよく使っていること、パクリタキセルをした方が完全奏功している方が多い、数年前にドセタキセルで治療したHER2 3+の方に再発、遠隔転移した方が多いように感じました。
だとしたら、アルコールに弱くても(アルコールアレルギーではありません)、パクリタキセルを選択した方がいいのでは、とモヤモヤしています。
HER2 3+患者に対する毎週パクリタキセルと、3週毎ドセタキセルのデータ(奏功率や、遠隔転移率など)と、田澤先生の使い分けについて教えてください。
(2)腋窩リンパ節は多発、鎖骨下まで転移があるため、レベル3まで郭清予定です。
(大学病院ですがレベル3までの郭清をすると言われました)
鎖骨下まで転移してるとはいえ、鎖骨下であれば手術で取りきれるため、将来を悲観する必要はないですか?
HER2 3+のステージ3Cの10年生存率を教えてください。
ステージ3Cで、CTでは明らかな遠隔転移はないものの、目に見えないだけで、全身微小転移を根絶するために抗がん剤をしていることは分かっているのですが、ステージ3C、かつHER2 陽性だとやはり数年後にどこかに遠隔転移が見つかるケースが多いように思い、どうしても前向きになれません。
(抗HER2療法が強力であるのもわかっではいるのですが)
毎日、どうせ数年後に死ぬのだと諦めの気持ちばかりです。
未就学の子どもたちがいますが、子どもたちの将来が見られないことが悲しくて仕方がありません。
田澤先生から 【回答2】
こんにちは。田澤です。
「HER2 3+患者に対する毎週パクリタキセルと、3週毎ドセタキセルのデータ(奏功率や、遠隔転移率など)と、田澤先生の使い分けについて教えてください。」
→特にありません。
(前回、回答しているように)純粋に「通院のしやすさ」で決めてもらっています。
「HER2 3+のステージ3Cの10年生存率を教えてください。」
→前回、回答しましたよね???
(以下、抜粋)
再発率は20%~(多く見積もっても)25%程度となると思います。(抗HER2療法は再発率を半分にするのです)
質問者様から 【質問3 質問】
性別:女性
年齢:37歳
病名:乳がん
症状:胸のしこり、腋窩リンパ節多発転移
1週間たたずの質問大変失礼します。
術前抗がん剤(2週毎EC4クール終了、次回より3週毎ドセタキセル&ハ
ーセプチン&パージェタ)が始まります。
質問です。
①CA15-3が、9月11→11月 22とかなり上昇しています。
CEAは2台で変わりありません。
この上昇はよくない兆候ですか?
上がり続け、次回か、そのうち、基準の25を超えていくのでしょうか?
上がり続けると、遠隔転移を疑うのでしょうか?
先生のご見解を教えてください。
EC4回目時に主治医にエコーをしてもらい、胸のしこりはわからないくりい、腋窩リンパ節の最も大きい18mmのものも5mmになり、多発の数珠状のものも消えておりECの効果はあったとは言われました。
②術前抗がん剤の効果を見るためにCTと、放射線技師によるマンモとエコー(初発の診断時の検査と同じです)を12月に予定されています。
リンパ節転移が多く、エコーではわからなかった鎖骨下リンパ節転移はCTでわかったため、CTをやるそうです。
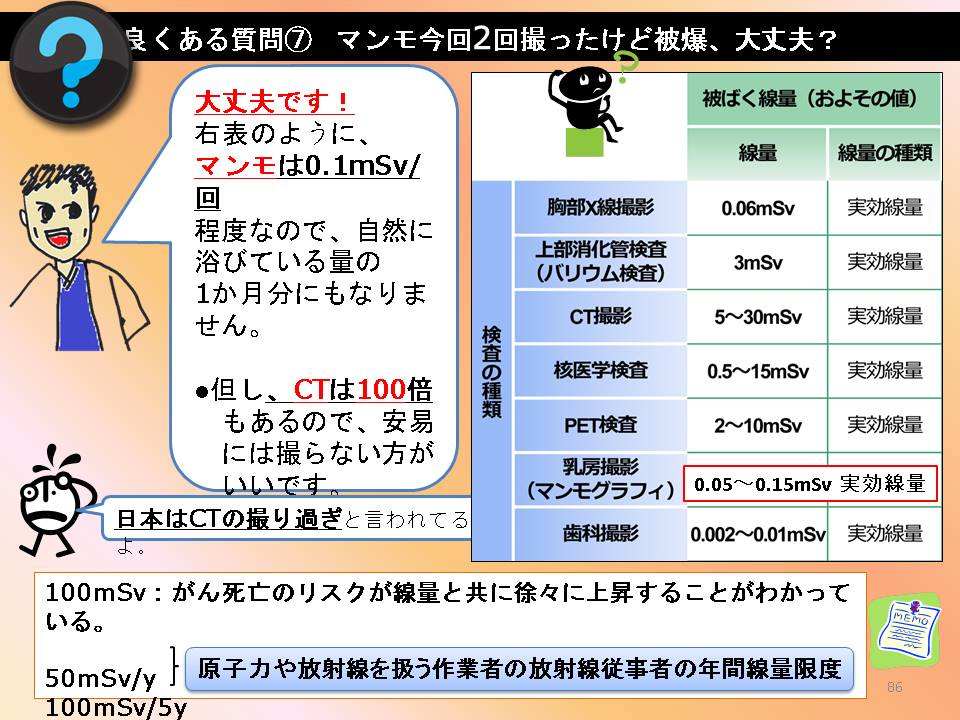
初発の診断時の9月にCT.10月に骨シンチもやったので被曝が心配ですが、そもそも年間、及び生涯の累積被曝量はどのくらいでしょうか?
こんな短期間に何度も被曝することにより、乳がんだけでなく、他のがんも誘発するのではと不安です。
田澤先生から 【回答3】
こんにちは。田澤です。
「①CA15-3が、9月11→11月 22とかなり上昇」
「遠隔転移を疑うのでしょうか?先生のご見解を教えてください。」
→遠隔転移を疑う上昇ではありません。
術前抗がん剤していると(私が術前抗がん剤が嫌いだからしないと、思っている方も多いようですが、「正しい理由」があれば行います)この程度の数値の変化はあります。
確かに「おやっ?」と思ったりしますが、抗がん剤による肝臓への負担による代謝が影響しているのかな?と解釈することはよくあります(他の所見が改善していて、
その後また下がったりするから)
「EC4回目時に主治医にエコーをしてもらい」
→大学病院でも「きちんと主治医がエコーしてくれる」のですね?
それはよかった。
蛇足ですが、私の母校(東○大学病院では主治医がエコーしていましたが、首都圏ではエコーしている大学病院や大病院は皆無のようです。)
「胸のしこりはわからないくりい、腋窩リンパ節の最も大きい18mmのものも5mmになり、多発の数珠状のものも消えておりECの効果はあった」
→これであれば、「CA15-3の値は気にしない」で大丈夫です。
「局所が効いている」のに「遠隔には効かずに遠隔転移が拡がる」などという「乖離」はありません。
「エコーではわからなかった鎖骨下リンパ節転移はCTでわかったため、CTをやる」
→これは、ちょっと・
正直、その「エコー力?」に疑問があります。
鎖骨下リンパ節は絶対にエコーで見えます。(CTで見えてエコーで見えないなど、「ありえない」その程度ではエコーに問題あり)
「初発の診断時の9月にCT.10月に骨シンチもやったので被曝が心配」
→CTやりすぎ!
(リンパ節のためにCTを撮影する暇があるなら)「もう少し、きちんとエコー」する努力をしましょう。
「そもそも年間、及び生涯の累積被曝量はどのくらいでしょうか?こんな短期間に何度も被曝することにより、乳がんだけでなく、他のがんも誘発するのではと不安」
→この疑問については以下の図をご覧ください。
質問者様から 【質問4 質問】
性別:女性
年齢:37歳
病名:乳がん
症状:
CA15-3の上昇が遠隔転移ではなさそうと言って頂き、どん底の気分から救われました。
たしかにECの回を重ねるごとに、血液検査の肝臓(ALT,LD,ALP,γGT)
検査結果がH(高い)が増えてきたので、先生がっしゃるように、EC療法による肝臓への負担(ECの副作用)のようです。
EC4回目の主治医によるエコーは、私から頼み込んでやって頂きました。
乳がん診断時、EC4回目後の効果確認は、放射線技師によるエコーとマンモです。
主治医によるエコーは私が診察時にお願いするとやって頂けます。
(2人目妊娠前にTSHが2.5-3と正常値のものの、妊娠するには高めということでチラージンを服用しており、妊娠中もチラージン継続し、出産と同時に服用中止しました。
また、甲状腺に良性のしこりもありました。)
エコーとマンモだけでEC4回終了時の評価をしてもらったところ、原発の乳房のしこりはわからないくらい、リンパ節も小さくなっているとのことでした。
もう一度確認しましたが、EC4回終了後にCTは撮るそうです。
(主治医は被曝量は気にしなくていいとの
質問です。
①1回目のドセタキセル&ハーセプチン&パージェタが終わり、なるべく家でゆっくりしていたのですが、24時間を超えた頃、車で往復10分程度の外出をしたところ、悪寒と、だるさを感じ、家で安静にしているのに、動悸と息苦しさを感じました。
脈拍も80以上と頻脈、血圧は上が80台、下が40と低かったです。
これは、ハーセプチンの副作用の心疾患の初期症状でしょうか?
それとも、infusion reactionなのでしょうか?
動悸や息切れや息苦しさ、血圧や頻脈はどれくらいになれば危ないといいますか、すぐに受診したら良いでしょうか?
もしこの動悸がハーセプチンの副作用の心疾患の初期症状ならば、ハーセプチンとパージェタを中止しなければならないのかと不安です。
心疾患によりハーセプチンとパージェタをやれなくなっても死ぬ、ハーセプチンとパージェタをやり続けると心疾患で死んでしまうのではないかと不安でたまりません。
②いつからかは明確ではないですが、乳がんが発覚する前から、めまいというか、一瞬フワっとすることがたまにあります。
何かよくない兆候でしょうか?(脳転移?)
③再発率は20%、多く見積もっても25%とのことですが、これはステー
ジ関係なく、抗HER2療法してHER2タイプの再発率でしょうか?
ステージ3Cでも、再発率は20%ですか?
④放射線技師によるCTで鎖骨下リンパ節転移疑いのため、ステージ3Cです。
エコーではわからず、CTで放射線技師と放射線科医師によるコメントで鎖骨下リンパ節転移の可能性ありでした。
これは田澤先生がよくおっしゃっている放射線技師によるものですが、
エコーはなくCTなので、疑いではなく、鎖骨下リンパ節転移は確定なのでしょうか?
田澤先生は以前、転移だとしたらエコーでわからないはずはないとおっしゃっていましたが、
エコーでわからないのに、CTでわかるリンパ節転移はありうるのでしょうか?
腋窩リンパ節にも数珠状の多発転移があるので、やはり鎖骨下にまで転移は確実なのでしょうか。
どうしてもステージ3Cが辛く、数年後には目に見える遠隔転移が出てきて余命数年となるのではと、乳がんと診断されてから3ヶ月経ちますがまだ怖くて眠れない日が続きます。
まだまだ生きられるという前向きな考えをしたいですので、
鎖骨下リンパ節転移が本当にあるのか知りたいです。
⑤術前抗がん剤で鎖骨下リンパ節転移がCTの画像上消失した場合でも、
手術でレベル3まで郭清した方がいいのでしょうか?
レベル3までの郭清はリンパ浮腫のリスクがかなり高いので怖いです。
リンパ浮腫も怖いですが、がんを手術で根絶できないのも(画像上見えない微小転移だとしても)怖いです。
田澤先生から 【回答4】
こんにちは。田澤です。
世の中には常識があります。
Trasutuzumabによる心毒性(可逆的)は1回や2回では絶対に起こりません。(それはtrasutuzumabを「半年」位継続してから、はじめて心エコーなどで確認する程度のレベルです。 それでも5%未満ですが)
「①1回目のドセタキセル&ハーセプチン&パージェタが終わり、これは、ハーセプチンの副作用の心疾患の初期症状でしょうか?」
→絶対に違います。(上記コメントどおり)
「それとも、infusion reactionなのでしょうか?」
→その通り。
「何かよくない兆候でしょうか?(脳転移?)」
→考えすぎ。
「ステージ3Cでも、再発率は20%ですか?」
→その通り(私が何回も同じ回答しているのに「疑いすぎ」)
「エコーでわからないのに、CTでわかるリンパ節転移はありうるのでしょうか?」
→エコーは技術により「雲泥の差」があるので、本当にエコーで所見がないのか?
(実際にエコーしていない)私にコメントはできません。
「⑤術前抗がん剤で鎖骨下リンパ節転移がCTの画像上消失した場合でも、手術でレベル3まで郭清した方がいいのでしょうか?」
→当然です。
「レベル3までの郭清はリンパ浮腫のリスクがかなり高いので怖いです。」
→それも勘違い。
レベル3の郭清は(慣れた術者にとっては)小胸筋を引っ張るだけで、腕のリンパ管への影響は全くありません。
実際の「患肢浮腫のリスク」は 「腕のリンパ管と郭清するリンパ節が交差する部位=レベル1の深部」にあるのです。
つまり「レベル3リンパ節を郭清すること自体は患肢浮腫とは無関係」であり、実際は『レベル3まで腋窩転移があるようなケースではレベル1の郭清で深部(腕からのリンパ流がある)も郭清せざるをえない可能性が高い』から「レベル3郭清=患肢浮腫のリスク」と言われているだけなのです。
質問者様から 【質問5 シクロホスファミドによる出血性膀胱炎の可能性】
性別:女性
年齢:37歳
病名:乳がん
症状:血尿、排尿痛
3週間毎のドセタキセル+ハーセプチン+パージェタの4回目が無事終わった翌日、突然真っ赤な血尿が出たため、乳がん治療している病院の泌尿器科でエコーをしてもらったところ、膀胱内に大きな塊が見られました。
膀胱鏡を予定していますが、膀胱癌かもしれないと不安でたまり腫瘍だとしたら、膀胱癌の可能性がかなり高いですが、血腫というか血の塊である可能性はありますか?
ドセタキセル+ハーセプチン+パージェタでは副作用の説明で、出血性膀胱炎はなかったですが、この治療の前のEC療法のシクロホスファミドでは出血性膀胱炎が副作用にありましたが、最終投与は11月でしたので、今になってシクロホスファミドによる出血性膀胱炎の可能性は低いですか?
乳がんだけでも辛いのに、この上4センチの膀胱癌だとしたら、もう毎日どう過ごしていけばいいのかわかりません。
田澤先生から 【回答5】
こんにちは。田澤です。
37歳女性の抗がん剤治療中に血尿があって、それが「たまたま膀胱がんである」など、あまりにも低頻度すぎて考える必要はありません。(勿論、抗がん剤による膀胱炎が原因です)
「今になってシクロホスファミドによる出血性膀胱炎の可能性は低いですか?」
→その可能性も当然あります。
いずれにしても100%抗がん剤の副作用(ドセタキセルでは?)です。(膀胱がん?と疑う「まともな」医師はいないでしょう)
ご安心を(出血性膀胱炎が出たのであれば、中止すべきでしょう)
質問者様から 【質問6 】
質問
性別:女性
年齢:37歳
病名:
症状:
術前抗がん剤、手術(全摘及びレベル3までのリンパ節郭清)が終わりました。
①CTでの通常のリンパ節と、リンパ節転移は、どのように見分けるものでしょうか?
従前抗がん剤後のCTでは乳腺はほぼわからないくらい、リンパ節転移はほんの少し残っているかもしれない(画像上見えてるのは中身はガン細胞がいない場合もあるし、そもそも通常のリンパ節であるかもしれな
い。
健側も通常リンパ節がCTの画像上映っているものだし)が、術前抗がん剤はかなり効いたと思っていいと医師からのコメントでした。
レベル3までのリンパ節転移多数の悪性度3のHER2陽性、ステージ3Cですが、この術前抗がん剤の結果に、今後の希望を持っていいでしょうか?
②術前抗がん剤による病理学的完全寛解は、手術時の病理検査で分かるものでしょうか?
③術後のハーセプチンとパージェタ、放射線は同時進行できるものでしょうか?
④放射線は、鎖骨上に照射するため、これから夏に向けてもタートルネックなどを着ないと、見えてしまう場所に照射なのでしょうか?
放射線による副作用で皮膚が浅黒くなるとのことなので、家族以外には乳がんを隠して生活しており、見える場所であるかは気になります。
⑤初発乳がんにパージェタも使う効果は、どのくらい5年生存率(又は10年生存率)に上乗せされるというデータがでて、認可されたのでしょうか?
運良く始めからパージェタも使えたので、先生がおっしゃっていたステージ3CのHER2陽性乳がんの5年生存率60%以上、再発率20-25%よりも、よくなっているのでは?と期待したいです。
⑥HER2陽性は、何年以内の再発(局所再発、ろ遠隔転移)が多いのでしょうか?
逆にいうと何年再発しなければ、再発リスクが激減することはありますか?
田澤先生から 【回答6】
こんにちは。田澤です。
「この術前抗がん剤の結果に、今後の希望を持っていいでしょうか?」
→術前抗がん剤の結果と予後は無関係(抗がん剤は術前に行っても術後に行っても予後に変わりはないことは証明されています)
「②術前抗がん剤による病理学的完全寛解は、手術時の病理検査で分かるものでしょうか?」
→それで判断します。
「③術後のハーセプチンとパージェタ、放射線は同時進行できるものでしょうか?」
→しません。
「④放射線は、鎖骨上に照射するため、これから夏に向けてもタートルネックなどを着ないと、見えてしまう場所に照射なのでしょうか?」
→見えます。
「⑤初発乳がんにパージェタも使う効果は、どのくらい5年生存率(又は10年生存率)に上乗せされるというデータがでて、認可されたのでしょうか?」
→リスクを19%減少(APHINITY試験より)
「⑥HER2陽性は、何年以内の再発(局所再発、ろ遠隔転移)が多いのでしょうか?」
→再発率は、どんどん低下していきます。
一般論としては2年以内が第1関門、そして5年以上過ぎれば「一安心」と言う印象です。
質問者様から 【質問7 質問】
性別:女性
年齢:37歳
病名:左乳がん 鎖骨下リンパ節転移あり
症状:
①抗がん剤は術前、術後でも予後は変わらないとのことですが、術前抗がん剤により病理学的完全寛解(pCR)だと予後が良い、というデータはなかったでしょうか?
病理検査の結果、pCRでした。
(胸、リンパ節全てで)
②術後のハーセプチン+パージェタ(残り14回)は3月から始まります。
放射線治療は、手術の病理検査結果が出てから4月から始まるそうです。
田澤先生は同時に治療はしないとのことですが、同時にすると何かリスクがあるのでしょうか?
担当医からは同時並行しても問題ないと聞いています。
田澤先生の場合は、一年のハーセプチン(+パージェタ)が終わってから、放射線治療をするのでしょうか?
③前回の質問のお答えで、「パージェタはリスクを19%低下させる」とお答え頂きましたが、それは再発リスクを19%低下させる、という理解であっていますか?
先生は以前、ステージ3Cでも、HER2陽性乳がんの再発率は20%、多く見積もっても25%とおっしゃっていたので、パージェタにより、再発率は1-6%となる、ということでしょうか?
④以前、HER2タイプは術前抗がん剤をやってもいいと回答されていましたが、それはなぜですけ?
⑤乳がんプラザを呼んでいると、妊娠、授乳期の乳がんに、HER2陽性乳がんが多いような気がしましたが、関連性はありますか?
私は産後2ヶ月で乳腺専門医にエコーをしてもらったのに、産後11ヶ月で、鎖骨下リンパ節にまで転移したHER2陽性乳がんでした。
増殖能が
それだけ速かったのか、それとも、
乳がんができた左胸は、産直後から乳腺炎になりやすく(詰まりやすく)、何度も桶谷式の乳マッサージに通いましたが、これががん細胞を広げてしまったのでしょうか。
今更後悔しても遅いのですが、約9ヶ月で、鎖骨下リンパ節にまで転移した乳がんになってしまったことが未だに腑に落ちないです。
⑥術後3週間経ちましたが、まだ腕が耳に付くまで(真上に)上がりません。
(腕をやや前の方にすれば上まで上がります。)
レベル3まで廓清しているので仕方ないのでしょうか?
胸の術部はそれほど痛みませんが、脇の腫れがひどいです。
術後1ヶ月で放射線治療が始まるのに、腕が真上まで上がらないと放射線治療できませんか?
突っ張る感じがして上がりません。
また、手術でなく、術前抗がん剤のエピルビシンによる血管炎で、血管が硬くなり、腕を少し曲げた位置で血管が固まってしまったようで、腕を伸ばすことができません。
何か対処法はないでしょうか。
田澤先生から 【回答7】
こんにちは。田澤です。
「①抗がん剤は術前、術後でも予後は変わらないとのことですが、術前抗がん剤により病理学的完全寛解(pCR)だと予後が良い、というデータはなかったでしょうか?」
→よーく考えましょう。
術前に行ってpCRになるということは、術後に行っても「それ相当の効果がある(ただ、それが目に見えないだけ)」というだけのことです。
「田澤先生は同時に治療はしないとのことですが、同時にすると何かリスクがあるのでしょうか?」
→乳癌診療ガイドラインに記載してあります。
ひとつ前のver.では「原則として(左右とも)併用しない」とあったのが、最新ver.では「左側に関しては心臓への有害事象を考慮し十分注意して行う」となってます。
「担当医からは同時並行しても問題ないと聞いています。」
→万が一、その患者さんが(同時並行していて)心毒性が現れた場合、裁判で負けますよ。
「田澤先生の場合は、一年のハーセプチン(+パージェタ)が終わってから、放射線治療をするのでしょうか?」
→抗がん剤(抗がん剤+ハーセプチンも含む)→放射線→ハーセプチン単独です。(常識)
「③前回の質問のお答えで、「パージェタはリスクを19%低下させる」とお答え頂きましたが、それは再発リスクを19%低下させる、という理解であっていますか?」
→その通り。
「先生は以前、ステージ3Cでも、HER2陽性乳がんの再発率は20%、多く見積もっても25%とおっしゃっていたので、パージェタにより、再発率は1-6%となる、ということでしょうか?」
→「全く」違います。
よく考えましょう。
正しい解釈は 20%の再発率を19%低下させるとは 20x0.19=4.8 ★再発率が20-4.8=15.2%となるということです。
「④以前、HER2タイプは術前抗がん剤をやってもいいと回答されていましたが、それはなぜですけ?」
→厳密な意味では誤りですが…(本来は、小さくして温存だけです)
ただ、奏効率が高いから「常識的に許される範囲内」という意味です。
「⑤乳がんプラザを読んでいると、妊娠、授乳期の乳がんに、HER2陽性乳がんが多いような気がしましたが、関連性はありますか?」
→ありません。
「レベル3まで廓清しているので仕方ないのでしょうか?」
→無関係!
『今週のコラム 173回目 レベルⅢ郭清はレベルⅡまで郭清するのに加え(慣れている私でさえ)「+15分」を要しますが、(この操作が大変なのは)術者だけであり、患者さんの負担(痛みや可動域、浮腫のriskなど)とは全く無関係なのです。』参照のこと
「何か対処法はないでしょうか。」
→ありません。(時間経過だけです)
質問者様から 【質問8 質問】
性別:女性
年齢:37歳
病名:
症状:左乳がん
①初診で遠隔転移を疑い、CTをするのは、リンパ節転移がかなりの状況、の場合と回答されていましたが、かなりの状況とは、どの程度でしょうか?
レベル3の鎖骨上下までにC私は鎖骨下に複数、腋窩リンパ節も10個以上でしたので、先生のおっしゃるかなりの状況に当てはまりますか?
初診時(2018年9月)のCT(鎖骨あたりから膀胱あたりのCT)で遠隔転移はないと診断され、術前抗がん剤でもpCRでしたが、初発で腋窩リンパ節10個くらい&鎖骨下にもあるステージ3Cのため、遠隔転移が出てくるのも時間の問題ではないかと、不眠、不安が続き鬱状態です。
未就学児2人が成人するまではとても生きられないのではないかと、毎日涙しています。
先生はステージ3でも60%以上は根治する、と回答されていましたが、
ステージ3でも3Aと、3B、3Cでは根治の可能性はかなり違うますよね?
②リニアックより、トモセラピーの方が、がん細胞を死滅させる能力が高いのでしょうか?
もうリニアックでの治療が始まってしまったので、今更変えられませんが、次に放射線治療をする際、遠くに行ってでもトモセラピーをした方がいいか知っておきたいので、教えて頂けますでしょうか。
③10日頃前から、腰痛を感じ、ロキソニンテープを貼っていますが、一旦良くなったように感じてテープを貼るのをやめると再び痛くなってきます。
現在、放射線治療中のせいか、食欲もなく、眠気、だるさ、少し体重減少もありますが、骨転移でしょうか?
術前抗がん剤はpCRし、手術を終えて1ヶ月半のいま、骨転移の可能性はありますか?
(食欲減退、眠気、体重減少は骨転移の症状に記載されていました)整形外科でレントゲンを取ればわかりますか?
田澤先生から 【回答8】
こんにちは。田澤です。
「①初診で遠隔転移を疑い、CTをするのは、リンパ節転移がかなりの状況、の場合と
回答されていましたが、かなりの状況とは、どの程度でしょうか?」
→ご本人が「癌と確信」してから「数年」放置して「皮膚から腫瘍が顔を出し」潰瘍
を形成している状況です。
「レベル3の鎖骨上下までにC私は鎖骨下に複数、腋窩リンパ節も10個以上でしたので、先生のおっしゃるかなりの状況に当てはまりますか?」
→当てはまりません。(当院ならCTしません)
「ステージ3でも3Aと、3B、3Cでは根治の可能性はかなり違うますよね?」
→3A(リンパ節転移4個以上)
3B(皮膚所見を伴う腫瘍)
3C(リンパ節転移10個以上)
あまり変わらないのでは?(そんなデータはありません)
「②リニアックより、トモセラピーの方が、がん細胞を死滅させる能力が高いのでしょうか?」
→違います。(照射野を限定できるので、有害事象が小さい→有害事象が小さいので「きちんと」照射野に入れられるということです)
「骨転移でしょうか?」
「術前抗がん剤はpCRし、手術を終えて1ヶ月半のいま、骨転移の可能性はありますか?」
→そう判断する根拠がありません。
「食欲減退、眠気、体重減少は骨転移の症状に記載されていました」
→全くの「誤り」(議論の余地なし)
「整形外科でレントゲンを取ればわかりますか?」
→気になるなら、そうしましょう。(百聞は一見に如かず)
質問者様から 【質問9 質問】
性別:女性
年齢:37歳
病名:左乳がん ステージ3C
症状:
術前抗がん剤(ddEC4回→ハーセプチン&パージェタ&ドセタキセル4回
し、pCR)2月に全摘、レベル3までの腋窩リンパ節郭をし、放射線25回
終わり、術後のハーセプチン&パージェタ中です。
①腕と脇の間(正面から見る場所です。
腕を下ろすと脇のお肉がはみ出る場所)にしこりが2つあり、乳腺外科医(主治医ではないが)エコーしてもらい、脂肪腫ではないかとのことでした。
乳腺もリンパ節も取って放射線に当たっている場所に再発することはありますか?
②HER2陽性乳がんについて教えてください。
情報が少なく、また、周りにはホルモン陽性の乳がん患者の方ばかりで、HER2陽性乳がんについて知りたいです。
HER2陽性乳がんは誰もがかなり進行が速いのでしょうか?一年に一度は乳がん検診をしエコーをしていたのに、前回のエコーからわずか9ヶ月で鎖骨下リンパ節まで転移し、ステージ3Cです。
それとも、HER2陽性でも、例えばki67の数値により増殖が速い遅いが違うのでしょうか?
③腰痛が2週間以上続き、整形外科でレントゲンを撮ってもらい、明らかに骨が溶けてたり、砕けてたりはしないので、乳がんの骨転移ではないと思うとのことでしたが、そもそも、レントゲンで骨転移は分かるのでしょうか?
整形外科医が言うように、骨が溶けたり砕けたりのかなりの進行した骨転移しかわからないのでは?レントゲンを撮って骨が溶けたり砕けたりはしてないと言われて、骨転移ではないと安心してもいいのでしょうか?
腰痛だけでなく、数ヶ月前から首もおかしく、普通にしててもガクンと前にずれそうとなります。
④口の中(舌の裏)に隆起した(膨らんだ)できものが1ヶ月以上治りません。
(乳腺外科医に口内炎用にうがい薬は出してもらい、うがいはしていましたが治りません)ハーセプチンでも副作用で口内炎はあると思いますが、口内炎であれば食べ物が染みたり、痛みがあったり、そして2週間以内には治ると思いますが、抗がん剤の副作用の口内炎は、抗がん剤治療中かつがんで免疫力が落ちているので治りにくく、2週間以上治らないこともあるのでしょうか?
口腔がんを疑い、口腔外科を受診した方がいいのでしょうか?
または、どういう期間、どういう状況ならば、口腔外科を受診した方がいいのでしょうか?
⑤リンパ浮腫になる前兆はありますか?
腕がとてもだるい日がしばしばありますが、リンパ浮腫の前兆でしょうか?
6.私は腫瘍計は1-2cmですが、乳房内の広がりはあり、レベル3(鎖骨下)までリンパ節に転移しており、リンパ節転移数も10個以上ですので、ステージ3Cのため、かなり早いうちに遠隔転移してステージ4になってしまうのでは恐怖ですが、管理番号7351で、田澤先生はリンパ節転移数より、腫瘍計の方が予後に影響してそうという肌感覚と回答されていたので、たまたまリンパ節に入ってしまって10個以上のリンパ節転移になってしまったが、ステージ3Cでも、そんなにすぐに遠隔転移したり、将来を悲観しなくてもいいですか?
ステージ1や2の早期乳がんでもなく、
未就学の子どもが2人おり、運良く遠隔転移せず、乳がんの一区切りと言える10年を生きられても、まだ子どもたちは学生です。
街中で中高生を見るたびに、子どもたちが大きくなるのは見られないかもしれないと、不安で泣いてしまいます。
田澤先生から 【回答9】
こんにちは。田澤です。
「①腕と脇の間(正面から見る場所です。腕を下ろすと脇のお肉がはみ出る場所)にしこりが2つあり、乳腺外科医(主治医ではないが)エコーしてもらい、脂肪腫ではないか」
「乳腺もリンパ節も取って放射線に当たっている場所に再発することはありますか?」
⇒脂肪腫ではないでしょうが…
局所再発ではないでしょう。 それなら(乳腺外科医であれば)解ります。
「一年に一度は乳がん検診をしエコーをしていたのに、前回のエコーからわずか9ヶ月で鎖骨下リンパ節まで転移し、ステージ3Cです。」
⇒「今週のコラム 178回目 乳癌診療の基本Ⅱ vol.2 実際には、「(検診レベルでは)気付かれにくい」+「(ベターっとしているので)自分で蝕知しずらい」だけであって、決して「進行が早い=悪性度が高い」というわけではないのです。」と、まさに一緒では?
考えすぎです。
「それとも、HER2陽性でも、例えばki67の数値により増殖が速い遅いが違うのでしょうか?」
⇒その通りです。
「そもそも、レントゲンで骨転移は分かるのでしょうか?」
⇒解ります。
考え方を、「このように」シフトしてみましょう。
小さな骨転移はレントゲンで写らないとしても、「痛みの症状を引き起こすほどの骨転移ならば、単純レントゲンで解る」のです。
「どういう状況ならば、口腔外科を受診した方がいいのでしょうか?」
⇒不要です。
「堀ちえみ」に影響されすぎ!
ご安心を。
「⑤リンパ浮腫になる前兆はありますか?」
⇒ありません。
「腕がとてもだるい日がしばしばありますが、リンパ浮腫の前兆でしょうか?」
⇒違います。
「ステージ3Cでも、そんなにすぐに遠隔転移したり、将来を悲観しなくてもいいですか?」
⇒その通り。
ステージ3でも「きちんと抗がん剤など、やるべき治療を行う」ことにより再発率は20%程度となります。
質問者は「pCR」なんだから、(無論)もっと再発率は低いと思います。
質問者様から 【質問10 】
質問
性別:女性
年齢:37歳
病名:乳がん
症状:
質問させてください。
①授乳中に脇のしこりに気づき、生検の後、乳がんだと診断されましたが、産後数ヶ月の頃、左ばかり、何度も、しつこく乳腺炎になり、桶谷式の母乳マッサージに行っていました。
知ったところで今更ですが、乳腺炎のしこりを取るために、左ばかり、
母乳マッサージをしたので、リンパ行性で短期間(前回エコーから約10ヶ月)で鎖骨下リンパ節まで転移してしまったのでしょうか。
それとも、HER2陽性乳がんというのは、他のサブタイプよりも圧倒的な速さで増殖、転移するサブタイプだからでしょうか?
乳房のしこりも外側上部だったので、脇のリンパ節には行きやすい場所であったのだろうとは思いますが。
そういえば、小林麻央さんも授乳中の乳がんで、しかも、母乳マッサージをしていたようです。
私も小林麻央さんのように、母乳マッサージでせっせとリンパの流れにがん細胞を乗せてしまっていたので数年後には遠隔転移が発覚するのではと、恐ろしくて仕方がないです。
私も小林麻央さんと同じ、未就学児の子どもが2人いるため、子どもたちを残して死んでしまうのではと、重ねてしまいます。
②37歳は若年性乳がんにはならないですか?血縁関係でも乳がんに罹患した人間はおりません。
子どもは男のため、遺伝性を心配する必要はありませんか?
田澤先生から 【回答10】
こんにちは。田澤です。
「左ばかり、母乳マッサージをしたので、リンパ行性で短期間(前回エコーから約10ヶ月)で鎖骨下リンパ節まで転移してしまったのでしょうか。」
→考えすぎです。
「それとも、HER2陽性乳がんというのは、他のサブタイプよりも圧倒的な速さで増殖、転移するサブタイプだからでしょうか?」
→考えすぎ。
「②37歳は若年性乳がんにはならないですか?」
→なりません。
30歳代後半はいまや、乳癌の年齢としては「普通」です。
「子どもは男のため、遺伝性を心配する必要はありませんか?」
→ありません。