こんにちは。田澤です。
もう一週間前になりますが…
月曜日、雪降りましたね。
正直、こんなに降るとは思っていませんでした。(それにしても、首都高が数日間「通行止め」続くとは!)
雪と言えば、いつも思い出す風景。
岩手高原スキー場(リスのキャラクターのスキー場:当時はスキー場のステッカーを車に貼るのがスキーヤーの証でした?)
(大学生の特権である)誰も滑っていない「ガランとした」ゲレンデ。
冷たくキーンと冷えた空気を吸い込んで、ガチガチに凍ったロングコース。
硬い雪面の凹凸を拾い「暴れようとする板」を膝で押さえこみながら、猛スピード。
(次の瞬間)転倒して、硬い雪面に(腹から)叩きつけられて息がつけず、「やってしまった。これが肝破裂?」(幸い、大したことありませんでした)
あー。「あの頃は若かった。」なんて、年寄りくさいことは言いたくもないけど、今なら(仕事のこととか、考えてしまって)そんな思い切ったことはできないなぁ。
FMから流れたshort story
「落ち着いて、聴いてほしい。 さっき僕はこう言われたんだ。『残念ですが、もう望みはない』と。」
「えっ、嘘でしょう。あなた。それ本当なの??」
「本当なんだ。そしてこうも言われたんだ。『望みはないけど、まだ光はあります。』って。」
「そうなの! お医者さんから、そう言われたのね。」
「えっ、違うよ。(お医者さんではなく)緑の窓口の人だよ。」
このQandAをやっていると、皆さんのメール内容から「これを理解してほしい」と感じることがあります。
今回は、「転移再発」です。
よく、QandAで「転移再発のリスクは?」と聞かれます。
★この質問自体「全く異なる2つ(局所と遠隔)を混同している」証拠なのです。
重要なことは「局所再発」と「遠隔転移再発」に分けること。
そして「局所再発」は以下の2つに分けられます。
1. 原発巣の再発 :(温存なら)「乳房内再発」(全摘なら)「胸壁再発」となります。
2. (領域)リンパ節再発 : (主として)腋窩リンパ節
今回は(上記)「2. リンパ節再発」を取り上げます。
私はあくまで「外科医」なので「解剖学的に」解説したいと思います。
「遠隔転移再発」は(血管からの)「血行性転移」に対して、「リンパ節転移」は(リンパ管からの)「リンパ行性転移」で全く異なります。
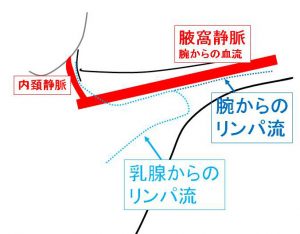
○リンパ節の位置関係
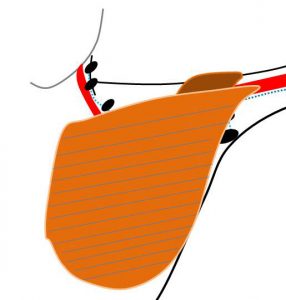
人間の体は「層構造(深い部分/浅い部分)」となっています。
できるだけ解りやすいように、「深い部分」⇒順に「重ねていく」ようにします。
①リンパの流れ
「乳腺」からのリンパ流と「腕」からのリンパ流は
腋窩で合流し、「鎖骨下静脈」沿いに内側へ流れ、
やがて「頸部」に連続します。
♯この腕からのリンパ流が、「腋窩」で乳腺からのリンパ流と合流するため、腋窩郭清により(時として)「腕からのリンパ流の阻害⇒腕の浮腫み」の原因となりうるのです。 注)きちんとした手術をすれば起こりません。
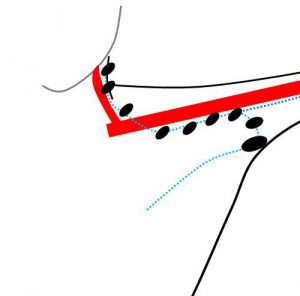
②リンパ節の配置
(乳腺からの)リンパ節は、このように
「乳腺からの」リンパ流の途中に
(リンパ管に串刺しされたイメージで)
存在します。
♯ 方向は一方向です。
★乳腺からのリンパ流は、まずは「腋窩」そして(腋窩静脈沿いに)「鎖骨上」へ向かいます。
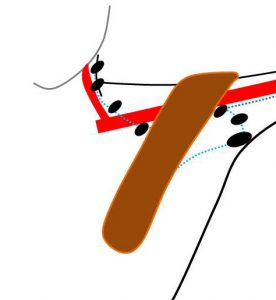
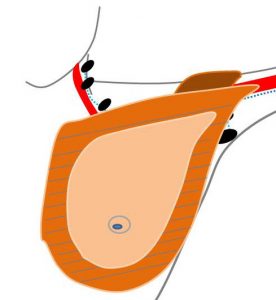
③小胸筋の配置
ここに小胸筋という筋肉が被さります。
★小胸筋は血管やリンパ節の真上に接しています。
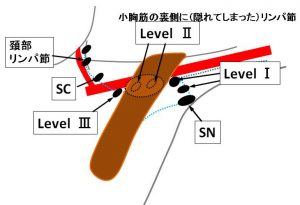
♯小胸筋の裏側の部分を「level Ⅱ」として、
それより外側を「level Ⅰ」
(逆に)それより内側を「level Ⅲ」と呼びます。
④リンパ節の名称
小胸筋より外側を「level Ⅰ」
小胸筋の真裏を「level Ⅱ」
小胸筋より内側を「level Ⅲ」
♯ level Ⅰの中で最も最初のリンパ節をSNと呼びます SN: sentinel lymph node (センチネルリンパ節)
♯♯ level Ⅲの先が(血管を乗り越えて)SC
SC: supraclavicular lymph node(鎖骨上リンパ節)
♯♯♯ SCの更に先が「頸部リンパ節」です。
⑤(その上に大胸筋が配置されます) ⑥(更に、その上に乳腺が配置されます)
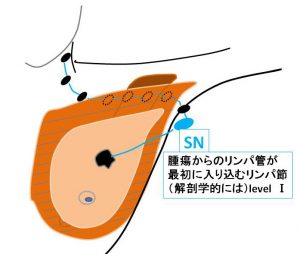
⑦腫瘍からのリンパの流れ
リンパ流は「腋窩」へ向かいますが、
その「最初に流れ込む」リンパ節をSNと呼ぶのです。
♯ SNはあくまでもlevel Ⅰの中の一つです。
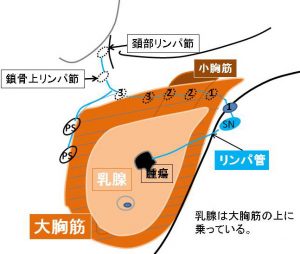
⑧ リンパ節の名称
SN: sentinel lymph node
1: level Ⅰlymph node
2: level Ⅱ lymph node
3: level Ⅲ lymph node
PS: parasternum lymph node(胸骨傍リンパ節)
よくある疑問
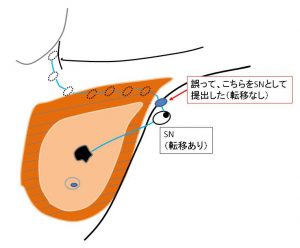
case 1 センチネルリンパ節生検で「陰性」だったのに「腋窩再発」した場合。「どうして?」
図A)
これに対する回答は
(SNでないリンパ節を)「SNと誤認して術中に提出した」のだと解釈します。
つまり上図A)のようになります。
当然ながら「最初に転移するリンパ節がSN」だから、
正しい状況は「SNに転移あり」一方で「2番目のリンパ節には転移なし」だったわけです。
これを、術中の「センチネルリンパ節生検」の際に
(正しいSNを発見できずに)「(転移していなかった)2番目のリンパ節をSNと(勘違いして)提出」した。と推測されます。
♯そうすれば、(SNと誤認された)2番目のリンパ節は転移が無いので「術中SN陰性」として郭清省略されて、(転移のある)SNが残された状態となったのです。
この「残されてしまった本来のSN(転移あり)が時間をかけて腫大し、「腋窩再発」となるのです。
★当院には「他院で手術されたけど、担当医が定期的にエコーしてくれない」と不安となり通院している患者さんが結構いらっしゃいます。
そうすると、 上記のようなcaseに「たびたび」出くわすのです。
♯ 実際、(仙台時代には)「腋窩再発」症例に出くわすことは皆無(ではなかったかもしれませんが、記憶にない位、超rare caseでした)だったのに、ここ「江戸川」に来てからは、「年間数例、腋窩再発で手術」しているのが現状(幸い、「当院の手術症例」では皆無です)です。
『なぜ、SNの誤認などと言う事が起こるのか? その医師もプロでしょ?』
皆さんの当然の疑問です。
おそらく(私の解釈では)、その原因は2つあると推測しています。
1.「センチネルリンパ節生検」する際の「皮膚切開の位置が悪かった」
2. それと、考えられるのは「術野の視野の妨げとなる出血」ですね。
日頃から「出血しながら手術するのに慣れている(それではイカンのですが…)術者は「視認すべきものが視認できていない」のです。
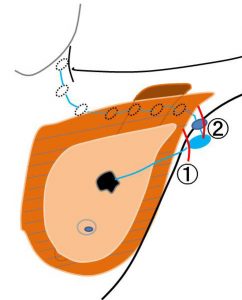
(以下、図解)
本来は、リンパ管が入ってくる最も上流で皮膚切開(図①)して
そのリンパ管を(下流に)追っていけば、
正しいSNを認識することができます.
それに対して、皮切の位置が「下流(図②)」だと、
誤ったSN認識(2番目のリンパ節をSNと誤認)となりがち
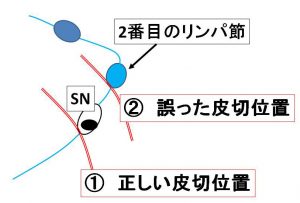
(上図の拡大)
②の皮切を行うと、「SNを見逃しやすい」ことが
視覚的に納得できますね?
(この視野だと、最初に目に入るのが2番目リンパ節となるのです)
♯実際の術野には脂肪があり、(そもそも正しい皮切でないと脂肪で(SNが)隠されてしまうリスクもあるのに、
更に、術中に『出血しながら手術している』医師の場合には「血液も視野の妨げ」となるので、ますます、「SNの誤認のリスクが増す」のです。
★ 次回は局所再発のもう一つである、「原発巣の再発」について、解説します。