この一週間で私的に最も変化したのはズバリ alphafly 3の導入です。

alphafly 3
言わずと知れた「マラソン世界記録を出したシューズ」

因みに、長い間(5年以上?)履き続けていた(過去形?)
zoomx veiperfly next (これは「4」)
並べると、「厚底」の「厚さ」に違いがあります。
まさにalpha 3は「soleの化身」とも言えます。

後ろから見るとこの違い
zoomXの「体力気力努力」 泣かせます。
一番の違いは、alphafly 3に搭載されている「AIR ZOOM」です。
反発力の差は驚くほどです。
裏から見ると…
alphafly 3 かなり精一杯「頑張って」ます!
今年も僅かになりました。
今週のコラム2025は今回が最後となります。
私的には(思いのほかに)多くがとても「いい方向に」変化を始めた記念すべき年となりました!
「土曜日手術枠の増設」も(冒頭のalphafly 3と同様)かなり「近々」に決まった年末のプレゼントです。
次回の「新年最初のコラム」には、もうすこしその点に踏み込むこととしましょう。
〇 本文
(以下、今週のコラム 529回目より抜粋)
この「患者さんの思い」に対して手術を拒絶されるというパターンに多い(最近、特にQAでも増えている)oligometastasisの方達のケースは次回とします。
↑
からの、今回のコラムの始まりです。
oligometastasis
定義は定まってはいませんが、(別の言い方をすれば)「定まっていない=(聞いたことがあったとしても)完全には認知されていない」ともいえます。
これから数例提示しますが、それらの医師達に「oligometastasisという概念がないのかあるのか?」少なくとも「遠隔転移にもその程度に差がある」という発想に著しく欠けていることは共通と言えます。
「遠隔転移」「ステージⅣ」とにかく、そこに「嵌めて」しまえば、何をしてもしなくても結果は同じ。だから積極的治療はしない(無駄)
彼らのKey wordはずばり「治らない」「一生薬物療法」
症例1)
動画配信でも出していますが再度確認しましょう。
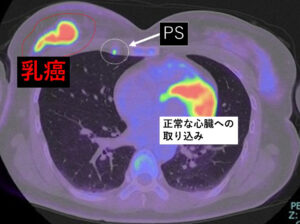
1.PS(parasternum lymph node)胸骨傍リンパ節)転移
右乳腺に存在している「乳癌」に比べ「PS]の如何に小さいこと!
PETだから(取り込みを見ているので)認識できますが、この「深さ」でこの「小ささ」では無論ほかのデバイス(超音波やCTなど)では認識しようがありません!
2.sternum(胸骨)転移
↑
PS, sternumともにこれだけ「ちっぽけ」なのに、それを理由に手術を断られる。とは…
これ以降は乳プラQandAでつい最近目立った症例を取り上げます。
無論、以下の2「症例」は「質問文」からの解釈だから(実際の画像を見ていないので)「実際にoligometastasisなのか?」確証は得られませんが、私が文面から解釈してそう考えました。
症例2 Q&A 鎖骨下リンパ節再発、肝臓転移について 12/24 18:04
(以下、経過抜粋)
2019年4月 原発 右乳がん ステージ2A リンパ節転移なし
右胸全摘+同時再建(インプラント)トリプルポジティブ
術後 anti-HER2 therapy AC→weekly paclitaxel+trastuzumab
tamoxifen
↓
2025年10月 鎖骨下に再発
PETで他に転移無し→鎖骨下リンパ節のみの再発→抗がん剤+手術の予定
しかしCTを撮ったところ、肝臓に一つ転移があることが分かり、
〇治療方針の変更
1.手術による根治を目指すのではなく、延命
2.抗がん剤からホルモン剤(CDK4/6 inhibitor+hormoneへ)変更
余談ですが…HER2陽性にはCDK4/6 inhibitorの適応外です。
〇質問者の思い
主治医の治療の方針は標準治療に基づくもの、つまり根治を目指すのではなく延命措置であり、薬が効かなくなるまでずっと薬を継続する方針です。(緩和的放射線は最後の手段と言われてます)
全身療法を行うことが大原則とは理解しつつ、自分としては根治にこだわりたく、肝臓は1センチ大が一つのみなので、数が少ないうちに局所治療ができないものか ♯1)と考えております。
〇質問 まず、この状況がこの状況で根治を目指すとしたらどのような選択肢があるか田澤先生にお聞きしたいです。
この症例が「oligometastasisなのか?どうか?」ですが…
鎖骨下再発(これは局所再発)+「肝臓は1センチ大が一つのみ」
文句なしのoligometastasis認定でいいでしょう。

うん、oligometastasisだね。
それじゃー、あんたならどうする?

Key wordは治療の「優先順位」だね。
遠隔転移の場合には、その程度により緊急性を評価し治療の「優先順位」を判断することが重要となります。因みに(この方は疼痛が無いですが)骨転移などで「疼痛」や「骨折のリスク」などがあるケースであれば、それも優先順位に大きくかかわってきます。
その意味で、「1cmの肝転移」は優先順位は決して高くない。
ここで「寧ろ」問題となっているのは「白血球の減りやすさ(骨髄抑制)」かもしれません。
abemaciclibによる「Gr.3の好中球減少 注3)」と(メール文中には)あります。
注3) Gr.3 好中球減少 これは有害事象の評価基準CTCAE(Common Terminology Criteria for Adverse Events)のgrade分類で
好中球が1000未満(500未満だとGr.4となります)をいいます。
♯発熱性好中球減少症はGr.3かつ38℃以上の発熱(1h over)を伴うものの定義です。
↑
つまり抗がん剤(anti-HER2 therapyも含め)が、これにより継続できないのであれば、(1cmの肝転移よりも)確実に行える「鎖骨下リンパ節への手術」を先行させる選択肢を(私なら)選択します。
そのうえで、(好中球を見ながら)白血球の減りにくいanti-HER2 therapyを選択していくことになるでしょう。
♯1cmの肝転移であれば(肝転移巣のsubtype検索を含めて)手術を検討したり、(そこへの)放射線(tomotherapy)も候補となります。

一つ、注意が必要なのはoligometastasisとはいえ
(手術や放射線などの)局所治療でcCRが得られたとしても、本気で根治を狙うのであれば全身治療(この場合にはanti-HER2 therapy)が必須であることです。
♯このケースでいれば(骨髄抑制などで)anti-HER2 therapyが進まないのであれば順番として
鎖骨下手術→肝への手術(もしくはtomotherapy)→時間的余裕ができるので(じっくり腰を据えて)anti-HER2 therapyとなります。
白血球が減りにくいanti-HER2 therapyとしてはweekly paclitaxelが代表格ですが(6年前とはいえ)術後補助療法で使っているので(先ずは避けるとすれば)eribulin(小容量から)が第1候補かな。
ということで最終的に質問に回答します。
〇質問 まず、この状況がこの状況で根治を目指すとしたらどのような選択肢があるか田澤先生にお聞きしたいです。
→骨髄抑制の程度によりますが…
鎖骨下手術→肝への手術(もしくはtomotherapy)→時間的余裕ができるので(じっくり腰を据えて)anti-HER2 therapy
症例3 Q&A ステージ4乳癌の治療について 12/26 12:58
1年前に初診で乳がんステージ4 リンパと胸膜転移(胸水がかなり溜まっており)
luminl(HER2 negative)
主治医がビックリするぐらいECが著効→胸水も綺麗になくなり、リンパ転移も原発部分もほぼわからないぐらいに小さく
↓
原発部分がかなり小さくなったので手術をして欲しかった ♯2)のですが、手術はしない方がいいと言われました。
ベージニオを2ヶ月程服用中、同じ左側の乳房別部位に新たな腫瘍(これがHER2 type)
↓
anti-HER2 therapy ( docetaxel+trastuzumab+pertuzumab→trastuzumab deruxtecan→T-DM1)全てnot effective
↓
〇 状況(病状)の悪化
ここ1~2ヶ月で左胸の腫瘍が増大して痛みや出血、滲出液が出てくる状態
〇治療方針の変更を提案されている
主治医からは最初に使ったECを使うか?痛みがあるので放射線も考えましょうと。
〇質問
1.治療法 ECをこのタイミングで使用してもいいのか。先生ならカドサイラの後の薬剤は何を使用しますか?放射線も今のタイミングでやるべきでしょうか?
2.先生でもこの様な状態ですと手術は難しいですか?
〇不安+不満?
使用して一時的に良くなっても、手術もしないし、その後また今みたいに悪くなっていくのでは?

まずは、このケースがoligometastasisといえるかどうか?だよね。

おっと、神君…
待ちくたびれちゃったんだね。ごめん。
リンパと胸膜転移(胸水がかなり溜まっており)
→最初の状況で「大量?の胸水」となると(胸膜転移がoligometastasisと言えるのか?はどうあれ)治療の優先順位として「抗がん剤が必須」とはなります。
その意味でEC→著効! ここまでは良かった! 100点満点を挙げよう。
ちょっと、余談ですが… この「100点満点を」というセリフ。私の記憶の奥底に響くものがあります。

減点パパ(というコーナーだけど、最後には満点!)
凄く印象に残っています。

おっと、また寄り道していると(待ちくたびれて)神君がまた出てきちゃうな。
(本題に戻ると)
原発部分がかなり小さくなったので手術をして欲しかった ♯2)のですが、手術はしない方がいいと言われました。
ここが最大の失敗と言える。

何故、患者さんが手術を希望したのに(その主治医は)手術を断ったの?

それらの医師達の考え方は想像するしかないけど…
以下の2つのどちらか(もしくは)どちらもだろうね。
①遠隔転移は(それがoligometastasisであるかどうかなどとは無関係に)手術すべきでないという家訓?がある。
②外科医(の筈だけど)面倒な手術は避けたい(早期の温存+センチネルリンパ節生検しかやる気が起こらない)

はー。
患者さんが希望しているのに「手術を断るような医師がどう考えたのか?」なんてどうでもいいか。
ただ、今回のように(手術をしなかったがために)『腫瘍が増大して痛みや出血、滲出液』という状況になってしまったことで、その医師も
『あー。(患者さんの意見を尊重して)QOLを考えて手術すべきだった』って反省しているのかな?(今後の患者さんたちのためにも)そうあってほしいなぁ)

まさに、その通り!
今回の件で反省しないようなら、その医師の医師免許取り上げたいくらいだね。
「想像力が欠けていた」のかもしれないけど、もう経験したのだからこれからは(想像ではなく)「現実」としてとらえなくてはいけない。この現実を見ても「考えを改めないようなら」…

改めないなら?

医師免許はく奪です(断固)
最後に質問への回答
1.治療法 ECをこのタイミングで使用してもいいのか。先生ならカドサイラの後の薬剤は何を使用しますか?放射線も今のタイミングでやるべきでしょうか?
→私が現実的に(行い)かつ「最も最短距離」かつ「最大確率」で(現時点で手術不能状態だとして)手術可能となる方法は…
EC→手術
♯anthracyclineはkey drugであり(4回使用済だとしても) 十分に効果が期待できる(かつ効果が現実にあったという)実績があります。
私の経験上、再度「著効」が期待できます。

もしも(思ったような)効果が出なかったら次の一手は?

第2選択はズバリ!
bevacizumab+paclitaxelです。
これは(ECが効いた場合には)術後に(胸膜転移を含めた)根治のためにやるべきだし、
ECが(予想に反して)効果が無かった際には、(手術前の)第2選択となります。
2.先生でもこの様な状態ですと手術は難しいですか?
→診察していないので不明ですが…
質問者の場合には期待できる抗がん剤(上記anthracyclineやtaxane)があるので、無理してまでも手術先行に拘る必要はないように思います。

最後に…
神君の『このケースがoligometastasisといえるかどうか?』に回答しよう。
(初回治療でのECで胸水が消失するような)癌性胸膜炎は十分にoligometastasisと言えます。


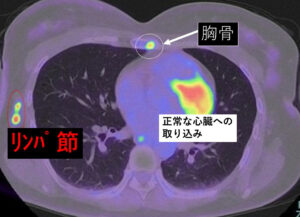 上記「PS同様」胸骨転移部分の如何に小さいことか!
上記「PS同様」胸骨転移部分の如何に小さいことか!