たかが「屋上」されど「屋上」
解放感、大事ですね(生きていくうえで)
分岐点
インスタグラムにも書きましたが…
何が人生を変えるのか?
研修医の頃の話を(前にもしたかな?)しましょう。
(一般)外科研修医として3年目、漸く看護師から1人の医師として認められ(た筈?)手術も(研修医として行うべきものは)一応は全て執刀経験していました。
ときは腹腔鏡手術の(まさに!)創成期
今でも覚えているのは私が外科研修医として3年間在籍していた病院での「初、腹腔鏡下胆嚢摘出術」
それまでは「アッペ(急性虫垂炎)、開腹胆摘(普通に腹を開けて行う、胆嚢摘出術)、ヘルニア(脱腸)」は研修医の「3種の神器」と言われ最初に執刀すべき手術とされていました。
しかし、その田舎病院にも時代の波(腹腔鏡下胆嚢摘出術:所謂 ”ラパ胆”)が押し寄せてきたのです。
その研修病院は私の出身大学である「東〇病院(今更〇で隠すものでもないでしょうが…)」の関連病院(所謂「Sitz(ジッツ)」 注)だったので、東〇大学医局から(当時の)講師クラスの偉い先生が『私が、(今後これができなくては胆摘にあらず。となる)ラパ胆を教えてさしあげよう(こんな「上から」の言い方ではありませんでしたが…)』と、手術出張に来たのです。
注)ドイツ語の「Sitz(ジッツ)」は、医療・医局: 大学医局の関連病院や勢力圏を示す言葉です。(今ではあまり聞かないなぁ)
当時、(研修病院の)外科部長(その講師とたしか、同期だったはず)が『ラパ胆って、結局(カメラを入れたり、摘出した胆嚢をだすために)3か所も孔を開けるわけだから、その3つの孔の長さを足せば普通の開腹胆摘の傷と同じくらいじゃんか! こんなの本当にこれから開腹胆摘から置き換わるかよ!』
正直、当時みんなそう思っていました。
しかし皆さんご存じのように、今では胆嚢摘出=ラパ胆となっています。
何事もその「創成期」にはその価値はすぐには伝わらない。真理ですね。
結局、研修医1年目には開腹胆摘で外科医として産声を上げた私も、翌年以降は「胆摘が当たり前」となっていたのです。
そんな中(これまた大学から意気揚々と)当時、最先端の腹腔鏡下「副腎」摘出術を出張手術したのはいいが、とんでもない大出血となり止血もままならず、「準備輸血では全く足りず」病院全職員の「血型合致している人」から緊急にどんどん(輸血用に)採血する羽目に…『生血を入れれば、いずれ止まるから早くしろ!』と、その講師(ラパ胆の講師とは別人でしたが)が叫んでいたのは30年以上経っても忘れられない怖い記憶です。
そんな腹腔鏡下手術の創成期。腹腔鏡下手術は当時は(今と比べると)まだまだの時代とはいえ、何か「時代を変えそうな空気」を醸し出していたのは間違いありません。
かくいう私も3年の外科研修から東〇大学第2外科医局へ入局(当時は、研修医が終了してから入局する制度でした)した際には、「内視鏡外科」を専攻するつもりだったのです。
♯ちなみに今でも覚えているのは(私が医学生時代に外科医を選ぶ切っ掛けとなった)「振り返れば奴がいる」の何話だったかに「ラパ胆が最先端の手術」として取り上げられていました。
そう考えれば、あの「田舎病院」に伝わるまで(更に)数年を要したこともまた(今のような情報社会とは異なった)当時を映しているとも言えます。
それを変えた分岐点が(インスタグラムでも紹介した)後に東〇大学病院長にまで上り詰めたO(当時)助手 注)だったのです。
注)昔の医局員の身分は教授、助教授、講師、助手、(平)医局員でした。
助手以上が大学職員として給料をもらえますが、大半の医局員(当時、助手は40歳以上かな?)は無給でバイト生活だったのです。(今でもそうだろうけど…)
O助手の一言は私にとって「大きな」分岐点となり、今にいたるわけですが当時はあくまでも「(乳癌が増えるとは言っても)所詮一般外科の一分野として需要が高まる程度だろう」くらいの認識であり、まさか「乳腺外科として独立」するとまでは全く考えられませんでした。
今思えば、「晩婚、少子化、食生活の欧米化」 まさに時代が生んだ必然性と言えます。
随分長い「前振り」をしてきましたが…
(以下、インスタグラムから抜粋)
「先生だったら取れる(手術できるのか)、前医で薬物療法が始まる前に診察してほしい」患者さんのご主人からの悲痛な思い
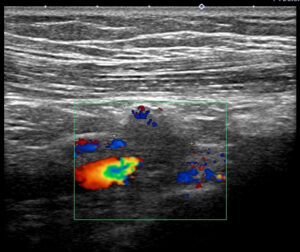
診察エコーを実際にした際の最初の印象「結構、手ごわいな」
これが、実際のエコー像
私を唸らせたのは
理由1.まずこのリンパ節(鎖骨下リンパ節)が「明らかに節外浸潤」している点
同じ節外浸潤でも「腋窩リンパ節」ならば、なんてことなく簡単に取れます。
何が違うって? 視野なのです。
腋窩はその「解放された大きな」視野であり、すぐ「目の前」にあります。
節外浸潤であっても「へっちゃら」ですが…
これが鎖骨下にあると「視野が狭く、しかも遠い」
理由2.(理由1以上に私を悩ませたのが)鎖骨下静脈と距離がない=少なくとも「簡単には剥がせない」
このColor Doppler の左やや下から入ってくる「太い赤(内部に黄緑青)」が鎖骨下静脈です。
鎖骨下リンパ節と、この鎖骨下静脈が(エコーで見て)非常に近いのです。
そして私にしては、やや長いエコー 注)を終えて
注)私にしては、やや長いエコーが何故かというと
エコープローブの角度を何度も何度も変えて(どの角度でもいいから、とにかく)「このリンパ節と血管の位置関係が遠い断面を見つけたかった」のです。
しかし… その願い虚しく何度どの角度を見ても、鎖骨下リンパ節と鎖骨下静脈はまるで「恋愛小説の中の恋人たちのように」くっついて離れないのです。
それでも患者さんに伝えたのは『手術できますよ(取れますよ)』だったのです。
→そんな「鎖骨下リンパ節と鎖骨下静脈」を目の当たりにしながら、それでも「手術できますよ」と言ったのには訳があります。
その根拠が「私は小胸筋の膜の向こう側を制した者だ!(だから、何とかできる筈だ!)」という自負でした。
とは、いえ
普段行っている普通の手術とは違い、「その場その場でギリギリの決断が必要となる」とは意識していたので遂に明日だ!という日曜日の夜にはプレッシャーが押し寄せていたのです。
ここからが漸く「インスタグラムの続き」です。
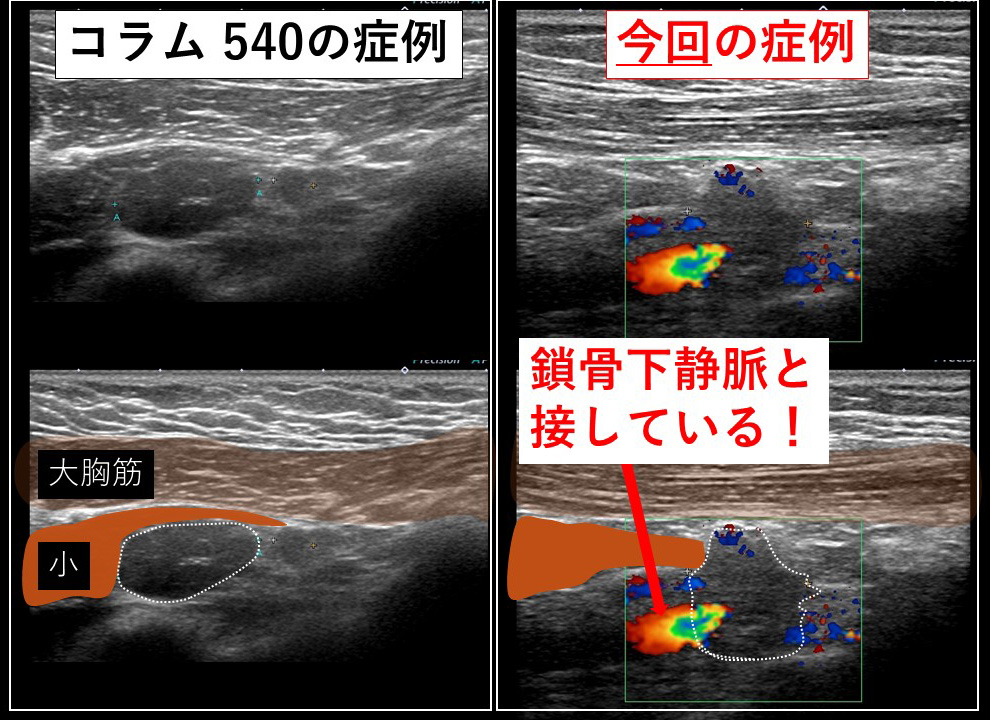
まずは前回のコラム(540回)の症例と対比します。
リンパ節が「節外浸潤」していること。
リンパ節を(エコーで捉えると)どの角度であれ「鎖骨下静脈」が一緒に写ってくること…
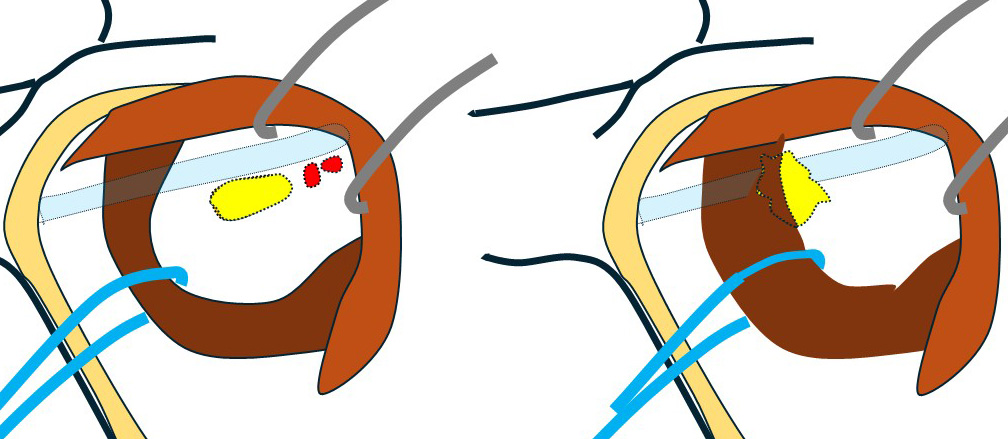
向かって左が「コラム540症例」 右が今回の症例となります。
通常の腋窩郭清(小胸筋内縁まで)の視野です。
鎖骨下リンパ節(レベルⅢ)は「小胸筋の向こう(奥)」にあるので『小胸筋を何とかしなくては』そこへはアプローチできません。
殆ど(ほぼ全て)の乳腺外科医は、ここまでで(小胸筋を何ともすることもできず)終了となります。
〇この先が「鎖骨下郭清」となります。
通常であれば
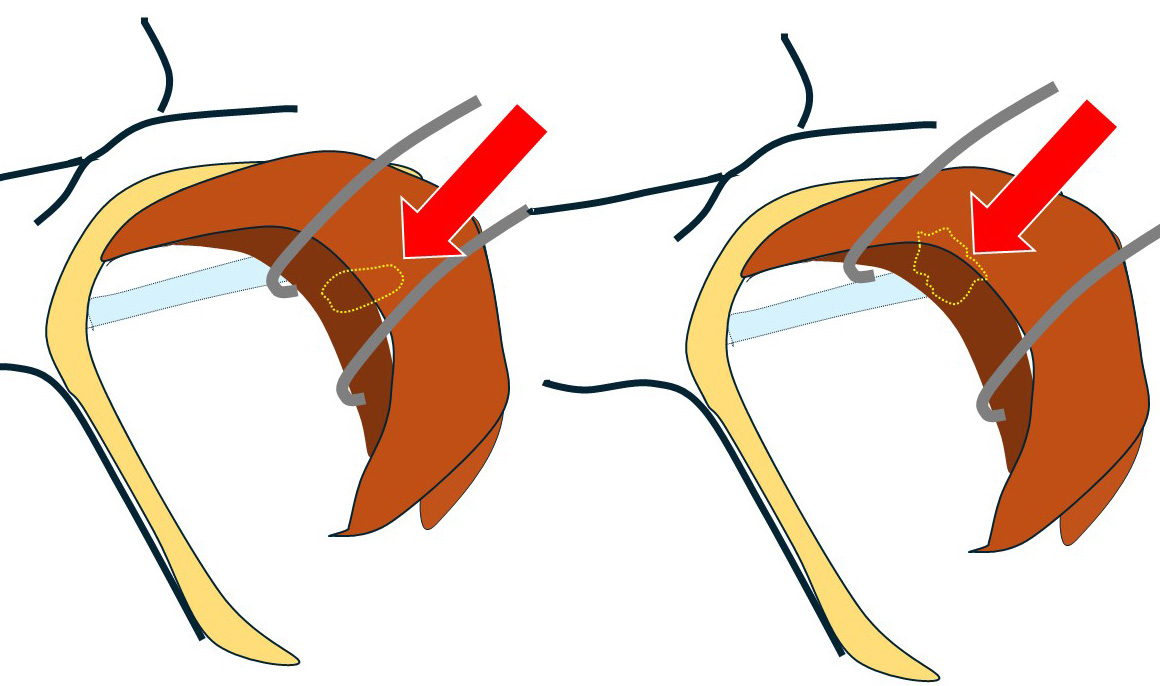
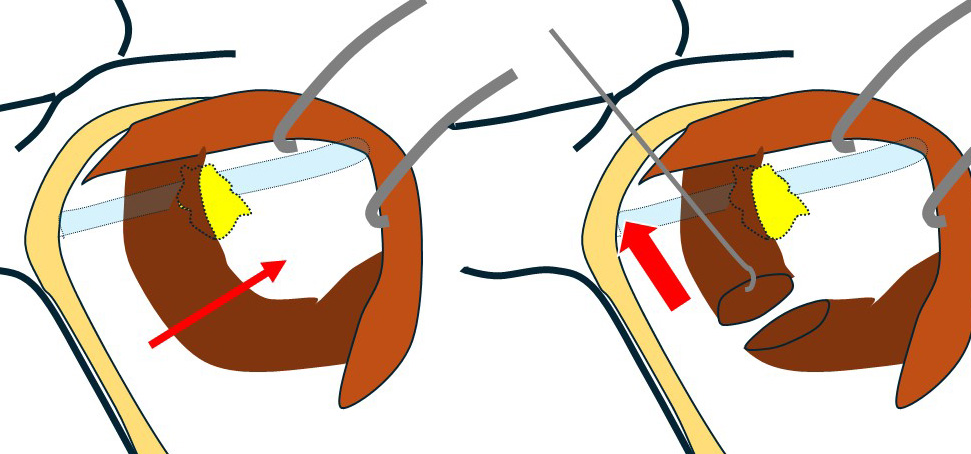
このように… 小胸筋にテーピングをして
手前に引っ張り出せば図左のように鎖骨下リンパ節が「ばっちり」鎖骨下静脈と離れて認識できます。
これ(向かって左の図)が「コラム 540回目症例」であり、それであれば「何てこともない」のですが…
向かって右に見える「今回の症例」は(小胸筋を引っ張っても)節外浸潤した鎖骨下リンパ節が(エコーで想像した通り)鎖骨下静脈に(恋人たちのように)ぴったりと寄り添って離れない!
鎖骨下リンパ節が鎖骨下静脈から外せない。この視野で無理やり剥がそうとすれば…(考えたくもない)
それではどうしたのか?
小胸筋を切断します。(左図)
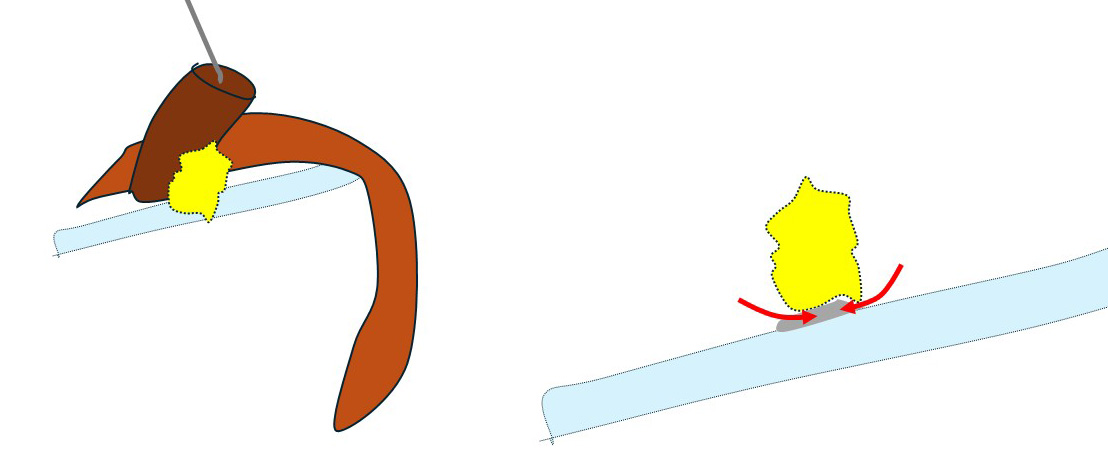
そして、鎖骨下静脈に被さって視野の妨げとなっている部分を持ち上げます。(右図)
すると…
このように(左図)鎖骨下静脈と鎖骨下リンパ節の関係を(何にも邪魔されずに)直視できる+(鎖骨下リンパ節が持ち上がることによって)「鎖骨下静脈と鎖骨下リンパ節の「接合面」を直視できるのです。(右図)
(矢印のように)慎重に左右から少しずつ外していき、遂に「郭清完了!」となったのです。
小胸筋膜の「こちら側」だけの視野しか持っていなければ(鎖骨下郭清できない乳腺外科医達)とても、その「向こうにあるリンパ節」に手はとどきません。
ましてや、その向こう側で血管に被さって視野を塞いでいるような「鎖骨下リンパ節」の摘出は「夢のまた夢」となるでしょう。
視野の確保が如何に重要か?
「脳外科医竹田くん」 えっ?
「2019年に病院に採用されてからおよそ8カ月の間に、70代の女性の件を含めて8件の医療事故に関わったことが認定」って、ありえないなぁ。
他の世界と違うのは「医師免許があるから」ってだけで「馘にできない」というのは通常の業界では考えられないのでは?
世の中もっと厳しいのでは? 「医療事故相当のこと」を1回でもしでかしたら「左遷→依願退職」なのでは?