[管理番号:2044]
性別:女性
年齢:53歳
質問者様の別の質問新たな管理番号としました。 |
両側乳癌と診断され、針生検の結果待ちです。
左の乳首と乳輪の境目から腫瘍が顔を出してる(T4?)のでステージ3Bと言われました。
リンパ転移濃厚のため、結果次第では3Cになるとのこと。
今はCTで全身転移はないのですが、骨シンチやMRIまで一か月有ります。
さらに手術まで待たされることになったら遠隔転移を起こすのではないかと心配です。
全摘希望ですが、腫瘍が皮膚を破って浸潤した場合、根治は狙えないのでしょうか。
生存率がグッと下がりますよね。
すぐに末期になるのでは、と心配で夜も眠れません。
回答よろしくおねがいします。
怖くて他のサイトは開くことが出来ません。
先生の言葉だけを信じようと思います。
頭の中で、もう治らないんだという声がグルグルまわってます。
サブタイプなどは来週でなければ分かりませんが,分かりましたらまた相談させて頂きたいと思います。
田澤先生からの回答
こんにちは。田澤です。
「全摘希望ですが、腫瘍が皮膚を破って浸潤した場合、根治は狙えないのでしょうか。」
⇒「乳首と乳輪の境目から腫瘍が顔を出してる」程度では「手術に差し支え」ありません。
同じT4でも「皮膚に広範囲に潰瘍形成」だと大変ですが、その程度なら問題ありません。
「手術可能」な以上、根治は十分狙えます。
「生存率がグッと下がりますよね。すぐに末期になるのでは、と心配で夜も眠れません。」
⇒大丈夫です。
私の経験上、規約上「T4」として一緒になりますが、「広範囲の潰瘍形成」と「小範囲の皮膚浸潤」では全く意味合いが異なります。
とにかく、「手術が重要」です。
取れてしまえば、あとは「術後にきちんとした薬物療法」することです。
○現時点で「手術可能」なのに、間違っても「術前化学療法」を選択すべきではありません。
一歩間違えば(抗癌剤が効かなければ)根治の可能性を潰す結果となる可能性があるのです。
『手術可能ならば、とにかく手術先行』
これが私のアドバイスです。
質問者様から 【質問2】
以前両側乳癌ステージ3bとメールしたものです。
結果がでました、アドバイスお願いします。
右:
ER+,PgR+,HER2-,MIB-1 LI Low
大きさ:21,2ミリ
腋こうリンパ節肥大15ミリ
転移性疑い、他にも2個認める
ER:J score3a,Pgr:J score2
HER2(-):score0 Ki-67:LOW(ca 10%)
左:
ER+,PgR-,HER2+(FISH待ち)、
MIB-1 LI Intermediate
大きさ:23.6ミリ
リンパ節肥大8.4ミリ
リンパ門が縮小したリンパ節、転移性を疑う
ER:J score3b,Pgr:J score0
HER2(+):score2+ Ki-67:intermediate(ca 20%)
右:皮膚、胸壁浸潤は認めません。
左:乳頭部皮膚に浸潤しています。
胸壁浸潤は認めません。
両側腋こうリンパ節の描出あり、左側の方が優位です。
転移が疑われます。
主治医からホルモン、放射線、抗がん剤、すべての治療を言われました。
大人しい癌とのことですが、ステージ3なだけに手術までの一か月半無治療でいいのか、一回でも抗がん剤をやった方がいいのか悩んでいます。
手術先行でそのあと化学治療と決めましたが、いまでも痛みがあり転移するのではないかと怖いです。
田澤先生ならどうしますか。
私には重度の歯周病があります。
抗がん剤の副作用で口内炎になると聞きました。
喫煙も辞めて、抗がん剤治療まで少しでも歯茎の状態が回復すればと思っています。
両方リンパも取るとも言われました。
リハビリして普通の生活に戻るにはどれくらいかかるのでしょうか。
今後採血はどこからとるのですか、注射も打てないのですか。
いろいろと分からないことばかりで不安です。
手術で取ったら根治も狙える、そう先生に言ってもらい前向きに頑張ろうとは思っていますが。
再発、転移はサブタイプではなくステージで決まる。
そうですよね。
ステージ3、フルコースの治療をしたら生存率はどれくらいありますか。
本当に根治の可能性はあるのでしょうか。
田澤先生から 【回答2】
こんにちは。田澤です。
「主治医からホルモン、放射線、抗がん剤、すべての治療を言われました。大人しい癌とのことですが、ステージ3なだけに手術までの一か月半無治療でいいのか、一回でも抗がん剤をやった方がいいのか悩んでいます。田澤先生ならどうしますか。」
⇒手術先行です。
サブタイプ(luminal )からも抗がん剤の著効は期待できません。
「両方リンパも取るとも言われました。リハビリして普通の生活に戻るにはどれくらいかかるのでしょうか。」
⇒「手術の精度」によりますが…
術後すぐに普通の生活になります。
「今後採血はどこからとるのですか」
⇒採血はそもそも「郭清とは無関係」です。 どちらでもいいです。
「注射も打てないのですか。」
⇒大丈夫です。
どちらか、郭清が軽い方にした方がいいでしょう。
「ステージ3、フルコースの治療をしたら生存率はどれくらいありますか。」
⇒病理結果がでないと解りません。
「本当に根治の可能性はあるのでしょうか。」
⇒転移性乳癌(この場合は2~3%しか根治はないと言われています)で無い限り、「根治の可能性の方が高い」のが乳癌なのです。
♯ この場合の「転移性乳癌」とは「遠隔転移」を指します。
質問者様から 【質問3】
お忙しい中、丁寧なアンサーありがとうございます。
まだ手術日が決まりません。
腫瘍が浸潤したステージ3なので、いつ4に移行するのかと生きた心地がしません。
主治医はおとなしい癌だとはいいましたが。
乳首の横に出来物を見つけたのが6月、それが二つに増えたのに気付いたのが11月。
もう半年以上浸潤していることになります。
なのにもう二か月放置して本当に大丈夫なのでしょうか。
まだ遠隔転移は考えなくていいですか。
他の方への回答に、手術まで不安なのでホルモン剤を処方とありました。
これなら放置にあたらないと。
私には効果無いんでしょうか。
締め付けられるような痛みが有ります。
両手もだるさや痺れを感じます、リンパにどんどん転移しているのではないでしょうか。
田澤先生は手術さえ出来れば根治の可能性は有る、そうおっしゃいました。
手術不能にだけはなりたくないです。
その為に出来ることは無いのでしょうか。
ただ手術日が決まるのを待っていていいのでしょうか。
田澤先生から 【回答3】
こんにちは。田澤です。
「乳首の横に出来物を見つけたのが6月、それが二つに増えたのに気付いたのが11
月。もう半年以上浸潤していることになります。なのにもう二か月放置して本当に大
丈夫なのでしょうか。」
⇒大丈夫です。
癌は「自覚する数年前から存在」しているのです。
気持ちは解りますが、「2カ月は、(全体から見て)それ程長くはない」のです。
「まだ遠隔転移は考えなくていいですか。」
⇒大丈夫です。
「他の方への回答に、手術まで不安なのでホルモン剤を処方とありました。これなら放置にあたらないと。私には効果無いんでしょうか。」
⇒質問者も「ルミナールタイプ」なのだから、担当医と相談してみましょう。
「締め付けられるような痛みが有ります。両手もだるさや痺れを感じます、リンパにどんどん転移しているのではないでしょうか。」
⇒その症状は「全く無関係」です。
気になる気持ちは解りますが「リンパ節転移は無症状」なのです。
「手術不能にだけはなりたくないです。その為に出来ることは無いのでしょうか。」
「ただ手術日が決まるのを待っていていいのでしょうか。」
⇒ホルモン療法を開始するのはいいと思います。
是非、担当医とご相談を。
質問者様から 【質問4】
手術不能と言われる状態に、腫瘍が皮膚から顔を出して出血して乳腺全
体に広がっているようなケース。
これは遠隔転移の可能性有り。
そう回答されています。
顔を出しているだけなら手術に問題無い。
私もそう言って頂き手術日が決まるのを待っているのですが、少し不安になりましたので又質問させてください。
CT検査は受けました。
来週MRI検査です。
乳腺全体の広がりというのはMRIで判るのでしょうか。
その結果全体に広がっていて手術出来ません、と言うことにならないか心配です。
腫瘍から出血はしていませんが、表面にかさぶたのようなものが一枚。
こういうのが剥がれて出血していくのかと怖いです。
今の時点で転移は無いのですが、痛みも前より強くなってるような気が
します。
進行しているのではないでしょうか。
検査結果をふまえ患部を診察した主治医の大丈夫、との言葉を信じて
待ってていいのでしょうか。
いくら大人しい癌とはいえ徐々に大きくなるわけですから。
今ステージ3b、リンパ転移有りなのでステージ3cになるでしょう。
次はステージ4しかありません。
ある日を境に手術不能に移行するわけですよね。
そのある日、は先生には大体分かるものですか。
いつかは分からなくても、まだ大丈夫は分かりますか。
お医者さんに不信感を抱いている訳ではありません。
いろんな質問を見させていただいて、いろんなお医者さんがいるということを知りました。
自分の身は自分で守らなければ、そう思っています。
前回ホルモン治療もいいと回答いただきました。
でも他の方の例で、結果ホルモン受容体がマイナスに変わったというのがありました。
あと一ヶ月何もしないよりはいいのかもしれないですが、田澤先生は基
本反対なのですよね。
本当に進行しないのであれば術後にしたいです。
抗がん剤はECになるかと思います。
副作用に口内炎がありますが、これは毎クール起こるのでしょうか。
少しずつ楽になるのですか。
今、時々膿や出血のある歯があります。
これは抜いておいたほうがいいでしょうか。
毎日ここを見て大丈夫と言い聞かせて日々過ごしています。
どれだけ元気を貰えているか、不安を解消させているか。
本当に感謝しています。
田澤先生から 【回答4】
こんにちは。田澤です。
「手術不能と言われる状態に、腫瘍が皮膚から顔を出して出血して乳腺全体に広がっているようなケース。これは遠隔転移の可能性有り。」
⇒どうやら勘違いされているようです。
私が表現しているのは「乳腺全体に拡がる」というのは「皮膚に顔を出している部
分が」乳腺全体と言う意味です。(乳腺全体に腫瘍が拡がっていても皮膚に顔を出し
ている部分が小さければ手術可能です)
ここに「手術不能状態の写真」を載せます。
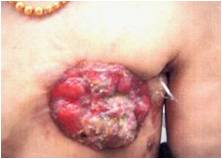
「顔を出しているだけなら手術に問題無い。」
⇒全くその通りです。
「乳腺全体の広がりというのはMRIで判るのでしょうか。その結果全体に広がっていて手術出来ません、と言うことにならないか心配です。」
⇒前述した通り、「MRIで腫瘍が乳腺全体に拡がっていても手術不能ではありません」
○あくまでも「乳腺の皮膚全体に拡がっているか?」なのです。(乳腺内に広く拡がっていても、乳腺は手術で全部摘出できるので、全く問題ありません)
「今の時点で転移は無いのですが、痛みも前より強くなってるような気がします。進行しているのではないでしょうか。検査結果をふまえ患部を診察した主治医の大丈夫、との言葉を信じて待ってていいのでしょうか。」
⇒大丈夫です。
「ある日を境に手術不能に移行するわけですよね。そのある日、は先生には大体分かるものですか。いつかは分からなくても、まだ大丈夫は分かりますか。」
⇒皮膚面に出てくる訳ですから、(我々医師でなくても)「ご自身で(鏡を見さえすれば)解ります」
「あと一ヶ月何もしないよりはいいのかもしれないですが、田澤先生は基本反対なのですよね。」
⇒治療までの期間が空いて「不安な場合」には、許容されると思います。
「抗がん剤はECになるかと思います。副作用に口内炎がありますが、これは毎クール起こるのでしょうか。」
⇒「白血球が下がる時期」に起こり易いのですが、「皆がなるわけ」ではありません。
ただし、「なる人」は「毎回」なります。
「少しずつ楽になるのですか。」
⇒「慣れる」場合よりも「蓄積する」場合の方が多いかもしれません。
「今、時々膿や出血のある歯があります。これは抜いておいたほうがいいでしょうか。」
⇒是非抜いておいてください。
質問者様から 【質問5】
おはようございます。
またよろしくお願いします。
明日骨シンチ検査です。
これで一通りの検査が終わります。
痛みもだるさも有りますが田澤先生の大丈夫との言葉を信じて、あと一ヶ月待ちます。
以前、再発高リスクは
10年再発率50%以上
腫瘍径7センチ以上
と答えていらっしゃいました。
皮膚に浸潤した場合は腫瘍径に関係無く3bですよね。
これはどんな大きい腫瘍よりも高リスクだということでいいんでしょうか。
ステージ3aには、軽いものからシビアなものまで幅広いとのことでしたが、やはり3bや3cとなると高リスク以上なのでしょうね。
浸潤してるということは、癌細胞が乳腺を破っていろいろな場所に飛んでる確率が高いということですか。
同じステージでも腫瘍径やリンパ転移の数による3bとでは違うと思うのですが。
ステージ3というだけでハイリスクなのですよね。
3b3cの再発率はどのくらいでしょうか。
60%くらいですか。
ルミナルタイプで抗がん剤上乗せはどれくらいになりますか。
ざっくりでかまいません。
手術後に辛い抗がん剤をしても、すぐ転移するのではないかと不安です。
まだ手術もしてないのに。
目の前のことだけ考えなければいけないのは分かっているんです。
あと何年生きられるのか、そのことばかり考えてしまいます。
先生の患者様で同じようなステージで再発無く過ごしている方はいらっしゃいますか。
乳がんは予後がいいといいますが、それは早期の方のことで進行乳がんでは難しいのでしょうか。
よろしくおねがいします。
田澤先生から 【回答5】
こんにちは。田澤です。
「皮膚に浸潤した場合は腫瘍径に関係無く3bですよね。」
⇒その通りです。
「これはどんな大きい腫瘍よりも高リスクだということでいいんでしょうか」
⇒違います。
cT4の皮膚所見(皮膚浸潤による潰瘍形成、発赤浮腫、衛星皮膚結節など)は実は「非常にバリエーションに富んで」います。
○腫瘍の大きさに関わらずに「胸壁皮膚全体が潰瘍形成している」場合と「腫瘍直上の皮膚だけに浸潤している」場合では「全く状況が異なる」のに同じ「cT4」⇒「cStageⅢB」とされてしまいます。
私の感覚では「腫瘍直情の皮膚浸潤」は予後的には「ステージ2相当」だと思います。(規約上は、なかなか細かくはできないので同じcT4とされてしまいますが…)
♯広範囲に皮膚浸潤しているものが「本物のcT4」と思います。
「浸潤してるということは、癌細胞が乳腺を破っていろいろな場所に飛んでる確率が高いということですか。」
⇒腫瘍による(真上の皮膚への)「直接浸潤」では、そのリスクは低いでしょう。
(術後に放射線照射などは必須となりますが)
「ステージ3というだけでハイリスクなのですよね。」
⇒実際は中身によって随分異なります。
「3b3cの再発率はどのくらいでしょうか。60%くらいですか。」
⇒質問者の場合には「ステージ3bとは、かなり異なる」と思います。
「ルミナルタイプで抗がん剤上乗せはどれくらいになりますか。ざっくりでかまいません。」
⇒「10%前後(弱?)」となりそうです。
「先生の患者様で同じようなステージで再発無く過ごしている方はいらっしゃいますか。」
⇒どれだけ、沢山いらっしゃるか「知ったら驚く」ことでしょう。
「乳がんは予後がいいといいますが、それは早期の方のことで進行乳がんでは難しいのでしょうか。」
⇒そんなことはありません。
「やるべき治療をやる」という、前向きな意識が重要です。
質問者様から 【質問6】
おはようございます。
またよろしくお願いします。
皮膚に浸潤していても、ステージ2の感覚です。
という言葉には安堵いたしました。
一つのステージにも幅があるんですね。
一括りに考えていました。
ようやく目の前が明るくなりました。
顔を出した腫瘍が前より大きくなったような気がします。
1ミリくらいですが。
表面がかさぶたになっていて、剥がれても化膿とか大丈夫でしょうか。
一ヶ月診察が無かったので、一度見てもらったほうがいいでしょうか。
大人しい癌ということで手術まで無治療なのですが、ホルモン療法したほうが進行は止められますか。
以前、担当医と相談を。
といわれましたが相談はしておりません。
手術まで、あと三週間くらいだと思います。
#急激に大きくならなければ大丈夫、支障は無い。
そう思っていていいですか。
ホルモン療法した場合に、副作用や、デメリットなどはありますでしょうか。
閉経してから丸三年です。
田澤先生から 【回答6】
こんにちは。田澤です。
「表面がかさぶたになっていて、剥がれても化膿とか大丈夫でしょうか。一ヶ月診察が無かったので、一度見てもらったほうがいいでしょうか。」
⇒「手術まで3週間」なら、不要です。
「大人しい癌ということで手術まで無治療なのですが、ホルモン療法したほうが進行は止められますか。」
⇒3週間なら、殆ど無意味だと思います。
「急激に大きくならなければ大丈夫、支障は無い。そう思っていていいですか。」
⇒大丈夫です。
「ホルモン療法した場合に、副作用や、デメリットなどはありますでしょうか。」
⇒殆どありません。
「のぼせ」位でしょう。(あとは手指のこわばり)
質問者様から 【質問7】
おはようございます。
またよろしくお願いします。
まだ手術日が決まりません。
日に日に両手がだるくなり、しびれが有ります。
本当にリンパ転移と関係ないのでしょうか。
腋の下に何か挟まったような感覚は前から時々感じていました、リンパのしこりのせいでしょうか。
一ヶ月以上前の針生検の影響も考えられますか。
いろんな方が痛みを感じていますが、これも関係無いのですよね。
でもやはり痛みます。
腫瘍もですが、胸が締め付けられるような痛みです。
七ヶ月以上皮膚に浸潤してる訳ですが、これは考えなくていいのでしょうか。
別の所(胸壁や筋肉)に浸潤してしまったのかと思うと、夜も寝られません。
以前の回答を繰り返し読んで心を落ち着かせてはいるんですが、又不安になりました。
先生の大丈夫が聞きたいのです。
私は両方共に全摘、リンパ転移有りですので、やはりリンパ浮腫は気になります。
執刀医としてみたら、そうならないように気を付けて手術するものでしょうか。
(両方浮腫じゃかわいそう:とか)
これは田澤先生に聞いても仕方ないことですね。
手術前に先生にお願いしてみたら少しは変わりますか。
それとも逆効果でしょうか。
信じてないと思われますか。
大学病院ではないですが、スムーズな診療というのは難しいのでしょう。
やはりすべてにおいて時間が掛かります。
江戸川病院さんのような病院が増えて欲しいです。
セカンドオピニオンとしてまた相談しますの、よろしくお願いします。
田澤先生から 【回答7】
こんにちは。田澤です。
「日に日に両手がだるくなり、しびれが有ります。本当にリンパ転移と関係ないのでしょうか。」
⇒無関係です。
「腋の下に何か挟まったような感覚は前から時々感じていました、リンパのしこりのせいでしょうか。」
⇒無関係です。
「一ヶ月以上前の針生検の影響も考えられますか。」
⇒可能性はあります。
「いろんな方が痛みを感じていますが、これも関係無いのですよね。」
⇒無関係です。
「七ヶ月以上皮膚に浸潤してる訳ですが、これは考えなくていいのでしょうか。」
⇒考えなくても大丈夫です。
「別の所(胸壁や筋肉)に浸潤してしまったのかと思うと、夜も寝られません。」
⇒CTや超音波しているのだから大丈夫です。
「執刀医としてみたら、そうならないように気を付けて手術するものでしょうか。」
⇒それは当然考えます。
「手術前に先生にお願いしてみたら少しは変わりますか。それとも逆効果でしょうか。信じてないと思われますか。」
⇒やはり希望はお話してもいいと思います。
○リンパ浮腫に関しては「そもそもの転移の状況」と「手術精度」の両方の要素があります。
通常ならば「浮腫など起こらない」ので、その点担当医に確認してみてください。
質問者様から 【質問8】
おはようございます。
よろしくお願いします。
右:
リンパ門肥大15ミリ
転移性疑い、他にも2個認める
左:
リンパ門肥大8.4ミリ
リンパ門が縮小したリンパ節、転移を疑う
両側りんぱせつの抽出有り、左側のほうが優位です
転移が疑われます。
このことから幾つのリンパ転移が有ると思いますか?
先生の経験からお願いします。
担当医からは数
肋間上腕神経についてお聞きします。は言われていません。
この神経が切れたら感覚が無くなりますが、どれくらいで戻りますか。
両方なので、トイレや食事が出来なくなるのではと不安です。
リンパ転移ですが、一ヵ月半のデータです。
その後進んでいる可能性は
ありますでしょうか。
田澤先生から 【回答8】
こんにちは。田澤です。
「このことから幾つのリンパ転移が有ると思いますか? 先生の経験からお願いします。」
⇒これについては昨日「右は3個ですが、左はこの記載からでは不明です。」と回答済です。
ただ、更に回答するとしたら、
「左の方が優位」という言葉に注目すれば、「左は4個以上」の可能性があります。
♯画像を見ていない状況での回答である事にちゅういしてください。
「肋間上腕神経について」「この神経が切れたら感覚が無くなりますが、どれくらいで戻りますか。」
⇒基本的には完全に回復するわけではありません。
ただ「その感覚に慣れてくる」のです。
「両方なので、トイレや食事が出来なくなるのではと不安」
⇒そんな心配は全く無用です。
「リンパ転移ですが、一ヵ月半のデータです。その後進んでいる可能性はありますでしょうか。」
⇒殆ど変わらないと思います。
質問者様から 【質問9】
一昨日、質問させていただきましたが、質問も答えも無かったので昨日
同じ質問を送りました。
昨日の回答済みとの答えを見て、きちんと答えていただけたのだと知りました。
何が悪かったのか、こちら側のパソコンに問題が有ったのなら申し訳ありませんでした。
貴重な枠を一つ無駄にしてしまったのかもしれません。
すみませんでした。
またお願いします。
右リンパ転移3個→ステージ2b
左リンパ転移4個以上→ステージ3bかc
手術後の病理検査で、悪くはなっても良くはならないことを考えると予
後は最悪なことしか考えられません。
腫瘍直上の皮膚浸潤[ステージ2相当]との回答を以前いただきました。
その考え方でいいんでしょうか。
左右共ステージがよくありません、やはり再発率は上がりますよね。
腫瘍径が無いと解らないとは思いますが。
しこりとは別に乳腺(乳首を中心に7cmくらい)も硬いです。
エコーではしこりだけ、ctでも特に言われてないので関係ないのでしょうか。
すみません、重複しますがあと一つ。
ct画像で左のリンパが大きい塊に見えました。
コロリと取れないしこり、節外浸潤している可能性は無いですか?
これは要注意なんですよね。
浮腫を起こしてボコボコとしたリンパになれば、痛みやだるさを感じる。
これは間違いないですか。
浮腫は無いですが(多分)だるさが気になります。
関係ありませんよ、と何度も回答されてるのを知っています。
でも私だけ違うんじゃないか、まれに起こる、先生も知らない症状じゃないか、なんて馬鹿なことを考えてしまいます。
もちろん田澤先生のことを信じています。
皆さん共通ですが、このページ以外は怖くて見ません。
いいことは一つも無いですから。
同じ質問もあり、お手間を取らせますが回答よろしくお願いします。
田澤先生から 【回答9】
こんにちは。田澤です。
「手術後の病理検査で、悪くはなっても良くはならないことを考えると予後は最悪なことしか考えられません。」
⇒これについては、「質問者と同日のQ」から引用させてください。
「元プロ野球選手の松井秀喜さんは、物事を自分でコントロールできることと、できないことに分けて考え、できないことに関心を持たないようにしている」
「腫瘍直上の皮膚浸潤[ステージ2相当]との回答を以前いただきました。その考え方でいいんでしょうか。」
⇒その通りです。
腫瘍は(手術で)取れるし、「リンパ節も同様」です。
「左右共ステージがよくありません、やはり再発率は上がりますよね。腫瘍径が無いと解らないとは思いますが。」
⇒自分でコントロールできることに集中しましょう。
「しこりとは別に乳腺(乳首を中心に7cmくらい)も硬いです。エコーではしこりだけ、ctでも特に言われてないので関係ないのでしょうか。」
⇒その通りです。
「ct画像で左のリンパが大きい塊に見えました。コロリと取れないしこり、節外浸潤している可能性は無いですか?」
⇒「血管に浸潤していない限り」普通に取れます。
「浮腫を起こしてボコボコとしたリンパになれば、痛みやだるさを感じる。これは間違いないですか。」
⇒そう簡単には、そんな状況にはなりません。
質問者様から 【質問10】
何度もすみません。
またお願いします。
顔を出した腫瘍のことで質問します。
今は乳首と同じくらいで、乳首が二つくっついてるくらいの大きさです。
そんな日に日に大きく、ということでは無いんですが。
朝見たら出血していてビックリしました。
昨日までは下着に膿が少し付くくらいだったんです。
これからも出血を繰り返して手術不能に近付くのでしょうか。
だんだん爛れているなとは思っていました。
お風呂のあとなので、表面がふやけて擦れやすくなっていたのかも。
今でも少し血が付きます。
まだ手術日の連絡が無く、気持ちばかり焦ります。
一ヵ月半待ちと言われてからもう二ヶ月。
自分の状態は急を要する訳では無いんだと思い、待っていたのですが出血したことで怖くなりました。
やはり膿や出血は良くないですか。
内部で大変なことになってることはないですか。
手術出来ますよね。
以前エコーもCTもとってるから大丈夫と回答いただきました。
田澤先生の言葉を信じて待ってる状態です。
(本来ならば主治医に聞かなければならないことだとは承知しています)
あと一つお願いします。
両側乳がん
リンパ転移陽性
左右共にルミナルA
この場合のリンパ転移の数について
それぞれ別の、数の多いほうで考えますか
右3、左4なら転移は4なのか7なのか
7と数える場合は幾つであれば高リスクと考えますか。
ルミナルタイプにはTC療法としていますが、EC,AC療法と
の境界線を教えてください。
よろしくお願いします
田澤先生から 【回答10】
こんにちは。田澤です。
「これからも出血を繰り返して手術不能に近付くのでしょうか。」
⇒自暴自棄になってはいけません。
乳癌の手術では「皮膚はかなり大きく切除できる」ので、「乳房の皮膚全体」にでも拡がらない限り「手術不能」とはなりません。
「やはり膿や出血は良くないですか。」
⇒無関係です。
ただガーゼでの保護が必要となるので「ご本人が大変」だということです。
「内部で大変なことになってることはないですか。」
⇒皮膚面だけの問題です。
「手術出来ますよね。」
⇒その通りです。
♯今日、たまたま私が手術した患者さんの皮膚の状況を知ったら「私はまだまだ大丈夫」と安心されることでしょう。
「それぞれ別の、数の多いほうで考えますか
右3、左4なら転移は4なのか7なのか
7と数える場合は幾つであれば高リスクと考えますか。」
⇒数の多い方です。その場合は「4」です。
「ルミナルタイプにはTC療法としていますが、EC,AC療法との境界線を教えてください。」
⇒特に境界線があるわけではありません。
私の中では「リンパ節転移10個以上」だと「アンスラサイクリン+タキサン」という感覚はあります。
質問者様から 【質問11】
三月中旬、両側全摘手術終了しました、結果はまだ出ていません。
術後、執刀医の話で少し混乱しています。
田澤先生の意見を聞かせてください。
左は皮膚浸潤ステージ3bです(トリポジでした)。
問題は右です。
エコーでは3cm弱と言われていました。
CTもMRIも検査しています。
術後、腫瘍が大きくて閉じるのがぎりぎりだったと。
皮膚所見に問題なければ皮膚移植は必要なしとの回答が以前にありました。
見た目赤みも無かったので、後で聞いて驚きました。
これは術前検査では判らないのでしょうか。
リンパ転移の数も多くて、脂肪に浸潤していたと。
これは節外浸潤ですよね。
血管に浸潤していなければ取れると前に答えていただきましたが、脂肪と血管は同じと考えるのですか。
節外浸潤の場合だと、トモセラピーが適切なのでしょうか。
レベル3まで郭清しました。
神経切断でのボールをはさんだ感じは、どれくらいで慣れますか。
ひりひりした火傷のような感じは、何ヶ月で無くなるのでしょうか。
左右共にステージ3というのは田澤先生の患者さんに居ましたか。
再発率50%以上の稀なケースに入ってしまいますか。
これだけ悪くても根治目指して行けるのでしょうか。
病理結果は出ていませんが、先生の意見を聞かせてください。
沢山質問もしてしまいましたが、よろしくお願いします。
田澤先生から 【回答11】
こんにちは。田澤です。
「問題は右」「エコーでは3cm弱」「術後、腫瘍が大きくて閉じるのがぎりぎりだった」
⇒??
意味不明です。
腫瘍は幾ら大きくても「取ってしまう」のだから「皮膚を閉じれない」ことはありません。
○質問者のいうように「皮膚所見に問題なければ、閉じれない」などということはないのです。
「見た目赤みも無かったので、後で聞いて驚きました。」
⇒私にも「驚き」です。
「これは術前検査では判らないのでしょうか。」
⇒それは考えられない事です。
「リンパ転移の数も多くて、脂肪に浸潤していたと。これは節外浸潤ですよね。」
⇒その通りです。
「血管に浸潤していなければ取れると前に答えていただきましたが、脂肪と血管は同じと考えるのですか。」
⇒全く異なります。
実際に「脂肪ごとリンパ節は取れている」のですから。(太い血管に浸潤している場合には血管ごと取る訳にはいかないのです)
「節外浸潤の場合だと、トモセラピーが適切なのでしょうか。」
⇒腋窩全体を照射野にするという意味では「リニアックでも大丈夫」です。
「ボールをはさんだ感じは、どれくらいで慣れますか。」
⇒半年くらいです。
「ひりひりした火傷のような感じは、何ヶ月で無くなるのでしょうか。」
⇒こちらは「2~3カ月」というところです。
「左右共にステージ3というのは田澤先生の患者さんに居ましたか。」
⇒いらっしゃいました。
「再発率50%以上の稀なケースに入ってしまいますか。」
「これだけ悪くても根治目指して行けるのでしょうか。」
⇒手術可能だったわけですから、十分「根治の可能性」はあります。
「病理結果は出ていませんが、先生の意見」
⇒術後補助療法が重要な鍵を握ります。
病理結果がないので%は不明ですが、トリプルポジティブつまり、
「luminalB(HER2陽性)」なわけですから、「抗HER2療法が再発率を半分」にします。
その上、「luminal type」なので、ホルモン療法を長期投与(10年)することで十分な治療ができます。
質問者様から 【質問12】
いつもありがとうございます。
病理結果が出ました。
右;Allred score:ER(-) PgR(-)
ER:J score 0 Pgr:J score 0
HER2(+):scoer 2+(FISH recommended)
Ki-67: low(ca.10%)
左;Allred score:ER(+)(TS=5+3=8) PrG(+)(1+2=3)
ER:J score 3b. PgR:J score 2
HER2(+):scoer 3+
Ki-67: intermediate(ca.20%)
右;invasive lobular carcinoma. s.
DCIS (-)
n(+)
axillary LN:level Ⅰ(+). level Ⅱ (+)
ductal extenstion(-). surgical marginn(-)
脈管浸潤(+)
腫瘍径:ca.60×30mm
1)-30):carcinoma cellsは8)-11)19)-22)に
認められ,胞巣状,索状に浸潤増生しており、管状構造は不明瞭、免染ではE-cadherin陰性でした。
以上から
invasive lobular carcinomaと考えます。
広範囲に浸潤増生しており、脂肪織や一部真皮への浸潤を認め、
リンパ管、静脈浸潤を散見します。
50)51)右Level Ⅰ:(4/13)節外浸潤(+)
52)右Level Ⅱ:(5/5)節外浸潤(+)
左;invasive ductal carcinoma with neuroendocrine
differentiaon. pap-tub>sci. s.
DCIS (+) solid. comedo necrosis(-)
n(+)
axillary LN: level Ⅰ(+)
ductal extenstion (-). surgical marjin (-)
脈管浸潤(+)
nuclear grade 3 (3+2=5)
SBR (Scarff-Bloom-Richrdson) grade 3 (3+3+2=8)
腫瘍径:ca.25×29mm
31)-49)carcinoma cellsは40)41)に認められ、表皮直下から小胞巣状、索状に浸潤増生しており、管状構造を介在し、病変の30%で背景に粘液を伴ったmucinous patternを呈しています。
免染ではE-cadherinは陽性でCD
56+/synaptophysin+を示す部分がca.50%で認められ、neuroendocrine differentiationを伴っています。
脂肪織にも広く浸潤しており、リンパ管、静脈浸潤もわずかながら認めます。
53)-55)左 Level Ⅰ:(11/17)
今後の治療
ホルモン治療と平行して放射線(リニアック)
FEC(3ヶ月)-タキサン系(3ヶ月)+ハーセプチン-ハーセプチン単独
両側レベル3まで郭清してるので足の付け根からのポートになり、
来月末の埋め込みの関係で放射線を先に受けることにしました。
針生検と病理結果では、一致はしないが、そんなに変わるものでない。
そう理解していました。
あまりにも違うので混乱しています。
右:ER(+) PgR(+)HER2(-)
だったのに、結果はホルモン(マイナス)HER2(2+)
小葉癌というのも結果で知りました。
針生検では反応があったわけですから全くホルモン剤が効かない訳でない。
と考えるのは間違いですか?。
術前のホルモン治療はしていません。
左がHER2陽性なのでFISHはやっていません。
トリネガと確認する必要はありますか?。
主治医は左を考えて治療しましょうと言いました。
田澤先生もそう考えますか。
右の節外浸潤が気になります、リニアックで大丈夫でしょうか。
リンパ転移の数も多く、いろいろなところへ浸潤してるとの所見、予後リスク因子がたくさんありすぎて、抗がん剤が終了する前に転移してしまいそうです。
先生の患者様にも両側ステージ3というケースがあったんですよね、転移無く過ごしていらっしゃいますか?。
わたしの予後はどうでしょうか、再発率、生存率お願いします。
手術前からの腕のだるさが無くなりません。
浮腫の前触れでしょうか?。
リハビリの運動はしています、これで防げるのですか?。
よろしくお願いします。
田澤先生から 【回答12】
こんにちは。田澤です。
右 ILC, pT3(60mm), pN2, (ER-, PgR-, HER2 2+, Ki67 low)
左 IDC, pT2(29mm), pN3, luminalB(HER2陽性)
「今後の治療 ホルモン治療と平行して放射線(リニアック) FEC(3ヶ
月)-タキサン系(3ヶ月)+ハーセプチン -ハーセプチン単独」
⇒気になるのは、「放射線照射を先行」することです。
一般的には 「アンスラサイクリン」⇒「タキサン+ハーセプチン」⇒「ここで放射線」⇒「ハーセプチン単剤」 ♯ホルモン療法は「アンスラサイクリンが終了した時点で併用」
「全くホルモン剤が効かない訳でない。と考えるのは間違いですか?。」
⇒それでいいと思います。
「左がHER2陽性なのでFISHはやっていません。(右を)トリネガと確認する必要はありますか?。」
⇒ありません。
治療方針に変更がありません。
「主治医は左を考えて治療しましょうと言いました。田澤先生もそう考えますか。」
⇒抗HER2療法という意味ではその通りです。
「右の節外浸潤が気になります、リニアックで大丈夫でしょうか。」
⇒通常の照射野だから大丈夫です。
「リンパ転移の数も多く、いろいろなところへ浸潤してるとの所見、予後リスク因子がたくさんありすぎて、抗がん剤が終了する前に転移してしまいそうです。」
⇒考え過ぎです。
「先生の患者様にも両側ステージ3というケースがあったんですよね、転移無く過ごしていらっしゃいますか?。」
⇒とにかく数が多いので、「あらゆるケース」がありました。
再発している方も中にはいらっしゃいますが、「転移無く経過される方の方が多数」です。
「わたしの予後はどうでしょうか、再発率、生存率お願いします。」
⇒ 抗HER2療法での統計は3年のみです。
3年再発率 21%
3年生存率 87%
「手術前からの腕のだるさが無くなりません。浮腫の前触れでしょうか?。」
⇒手術前からであれば、「関係無い」と思います。
「リハビリの運動はしています、これで防げるのですか?。」
⇒「○○をすれば、確実に防げる」ということはありません。
負担をかけないように「常に留意」することです。
質問者様から 【質問13】
一週間空けなければならないのに、すぐ質問することをお許しください。
(来週から放射線治療が始まってしまいます)
放射線照射を先行することが気になるとのことですが、やはり抗がん剤からのほうがいいのですか。
ポートの埋め込みまで一ヶ月。
連休を挟むので、術後二ヶ月半無治療になってしまうのですが、
それでも抗がん剤から始めたほうがいいのでしょうか。
順序を変えることのデメリットはありますか?
右
ILC.PT3(60mm)PN2
左
IDC.PT2(29mm)PN3
田澤先生が病理所見で判断してくれました。
今日、放射線科の先生のパソコンを見たら
右:T4N2 ステージ3B
左:T4N3 ステージ3C とありました。
担当医からステージの説明は無かったです。
左は初めから皮膚に浸潤しているのでステージ3Bでした。
右がT4というのは初耳なので驚きです。
病理所見から皮膚になにか問題が受け取れますか?
所見には無い重大なことが隠れていたりしますか。
CTなのかPTだったのか、ショックで覚えていません。
以前、腫瘍が顔を出したくらいなら手術で取れる、予後はステージ2相当だという回答いただきました。
この時はルミナルタイプということでしたが、サブタイプがトリポジに変わったので、予後も変わりますよね。
抗HER2療法での生存率87%も変わりますか?
小葉癌はルミナルタイプが多いと聞きます。
針生検ではルミナルAだったのに、病理でホルモンマイナスでした。
先生は針生検を信じるとのことですが、私もルミナルAでいいですか。
それで治療が変わるわけではないです。
ホルモン治療が両方に効くと信じたいのです。
ステージが同じなら小葉癌は他とくらべて予後はいい、それも信じたいです。
田澤先生から 【回答13】
こんにちは。田澤です。
「放射線照射を先行することが気になるとのことですが、やはり抗がん剤からのほうがいいのですか。」
⇒それが一般的です。
「連休を挟むので、術後二ヶ月半無治療になってしまうのですが、それでも抗がん剤から始めたほうがいいのでしょうか。」
⇒最初の1~2回は「腕の血管」から行えばいいのです。
「順序を変えることのデメリットはありますか?」
⇒誰にもわかりません。
「右がT4というのは初耳」「病理所見から皮膚になにか問題が受け取れますか?」
「所見には無い重大なことが隠れていたりしますか。」
⇒「右の病理所見」に記載の有る「広範囲に浸潤増生しており、脂肪織や一部真皮への浸潤を認め」という中の「一部真皮への浸潤」という記載からpT4となっているようです。(実際の診療上T4とする必要はありません)
「抗HER2療法での生存率87%も変わりますか?」
⇒変わりません。
「小葉癌はルミナルタイプが多いと聞きます。針生検ではルミナルAだったのに、
病理でホルモンマイナスでした。先生は針生検を信じるとのことですが、私もルミナルAでいいですか。」
⇒いいと思います。
治療を頑張りましょう。
質問者様から 【質問14】
こんばんは。
三月上旬に両側全摘、現在放射線治療中です。
田澤先生のアドバイス通りに化学療法からと担当医に伝えたところ、浮腫になるか、イチかバチかの賭けと言われ、ポートの埋め込みを待つことにしました。
今日は痛みについて質問させてください。
1:術後の両胸の痛み=手を上げると、せっかくくっついた皮膚が剥が
れてるんじゃないか、という痛み
広く剥がしてる影響か、術後一ヶ月過ぎても良くなりません。
2:腋の下の痛み=防具でガッチリ固定されて、擦れているような痛み
相変わらずボールは挟まっています。
3:二の腕の外側の痛み=まるで青痣が有るような痛み
時間が経てば無くなりますか?
4:肩甲骨あたりの痛み=レベルⅢまで郭清した影響もありますか?
それから術前から気になっていた事があります。
5:深呼吸すると、締め付けられるような痛み。
6:両腕のだるさ=術後は解消されると思っていましたが、いまも変わ
らず感じています。
どのような原因が考えられるのでしょうか。
今はまだ浮腫はないようです。
だんだん解消されますか?
よろしくお願いします。
田澤先生から 【回答14】
こんにちは。田澤です。
「1:術後の両胸の痛み=手を上げると、せっかくくっついた皮膚が剥がれてるんじゃないか、という痛み広く剥がしてる影響か、術後一ヶ月過ぎても良くなりません。」
⇒どの程度の手術をしているのか解らないので術者に聞いてみましょう。
「2:腋の下の痛み=防具でガッチリ固定されて、擦れているような痛み相変わらずボールは挟まっています。」
⇒腋窩郭清しているのだから、有る程度は仕方がありません。
「3:二の腕の外側の痛み=まるで青痣が有るような痛み 時間が経てば無くなりますか?」
⇒その通りです。
「4:肩甲骨あたりの痛み=レベルⅢまで郭清した影響もありますか?」
⇒レベルⅢは無関係です。
むしろレベル1の郭清(の深さ)が影響します。
「5:深呼吸すると、締め付けられるような痛み。」
⇒状況が解らないので不明です。
担当医に効きましょう。
「6:両腕のだるさ=術後は解消されると思っていましたが、いまも変わらず感じています。」
⇒腋窩郭清の程度によります。
ある程度仕方がありません。
質問者様から 【質問14】
いつもありがとうございます。
今日もよろしくお願いします。
三月上旬、両側全摘(ともにステージ3)、現在放射線治療を先行させています。
抗がん剤について質問させてください。
担当医より提示されたレジメン
FEC4,DTX4+HER,HER9ヶ月
FEC=AC=EC 田澤先生のお考えですね。
FEC6=EC4 皆さん、6回ではなくFEC4回が多いですよね。
FEC4よりEC4のほうが、効果は上だと思いますが違いますか。
負担が少ないEC療法でなく、なぜFEC療法なのか理解できません。
提示されたFECからECに変更するには、単純にFを抜いてもらえば
いいということなんですか。
ここの質問の中でも、まだまだFEC療法が多数のような気がします。
今後、EC療法に移行して行くのでしょうか。
タキサンについて。
PTX12を希望したのですが、痺れなどの蓄積が大きい、
うちでは皆DTX4をやってる。
そう言われてしまい、強く言い返せないままDTXになりそうです。
パクリタキセルは副作用が少ないと聞いていますが、12回もやると4回より蓄積の量が違うのでしょうか。
通院に問題はありません。
今でも放射線に毎日通っていますから。
リンパ転移の数が多いので、ドセのほうが転移確率下がるとかありますか。
変わらないなら副作用の少ない方を選びたいです。
ステージ3cなので転移再発が怖いです。
ハーセプチンは転移再発率半分になるということなので、頑張って治療していきたいと思います。
田澤先生から 【回答14】
こんにちは。田澤です。
アンスラサイクリン+タキサン
最強レジメン、golden standardですが、アンスラサイクリンやタキサンの中身のことですね。
「FEC6=EC4 皆さん、6回ではなくFEC4回が多いですよね。FEC4よりEC4のほうが、効果は上だと思いますが違いますか。負担が少ないEC療法でなく、なぜFEC療法なのか理解できません。」
⇒これは歴史的な流れを理解すると解り易いです。
「CMFからアンスラサイクリンの時代へ」
長い間スタンダードであったCMFに変わって出たレジメンがFEC70(x6)でした。
更に、FEC100(x6)が最強レジメンとして爆発的に拡がりました。(術前化学療法全盛時代に、大変なpCR率を誇ったのです)
ここまでは基本的に「点滴は6回するもの」という不文律がありました。
「タキサンの台頭」
アンスラサイクリン単独時代からタキサンがanother choiceとして台頭する中、当然「アンスラサイクリンと組み合わせてはどうか?」となり、ここで「最強レジメン」として
FEC100(x4)+タキサン(x4)
ここで4回ずつとなったのです。流石に6回ずつでは長すぎますよね?
「新たなエビデンス」
非アンスラサイクリンレジメン TC(x4)>AC(x4) SABCS(2007)
FECの衰退 FEC100(x6)=AC(x4)
○話を整理すると…
本来アンスラサイクリン単独であれば FEC100(x6)もしくはAC(EC)x4
アンスラサイクリン+タキサンであれば FEC100(x4)もしくはAC(EC)x4+タキサン(x4 ♯DTXの場合)
つまり、アンスラサイクリンとしてFECを用いるのであれば、単独ならば6回 タキサンと組み合わせるなら4回
♯これに対してACやECは単独でもタキサンとの組み合わせでも4回です
☆ここで(FECx6=ACx4の意味を曲解して)『アンスラサイクリンも4回でいいんだ!』と誤解した医師が(単独で)FECx4という誤ったレジメンにするケースが散見されるのです。(FECは単独ならば6回が正式です)
「提示されたFECからECに変更するには、単純にFを抜いてもらえばいいということなんですか。」
⇒微妙に違います。
FEC100は5Fu:500mg/m2、E(ファルモルビシン)100mg/m2、C(サイクロフォスファマイド)500mg/m2ですが、
EC90は5Fu:500mg/m2、E(ファルモルビシン)90mg/m2 C(サイクロフォスファマイド)600mg/m2となります。
○つまりファルモルビシンが減り、サイクロフォスファマイドが増えるのです。
「ここの質問の中でも、まだまだFEC療法が多数のような気がします。今後、EC療法に移行して行くのでしょうか。」
⇒そう思います。
FEC100の時代が長すぎたのです。
「タキサンについて。PTX12を希望したのですが、痺れなどの蓄積が大きい、うちでは皆DTX4をやってる。」
⇒私の印象では逆です。DTXx4の方がきついでしょう。
治療する側としてDTXのメリットは「通院回数を少なくできる=外来ベッドや外来診療そのものの負担を減らせる」というものです。
○副作用の面でDTXを選択ではなく、「通院回数の面での選択」だと思います。
「パクリタキセルは副作用が少ないと聞いていますが、12回もやると4回より蓄積の量が違うのでしょうか。」
⇒weekly PTXは「殆ど副作用を感じないまま前半を終了し」後半になって「痺れが少しずつ蓄積してくる」そしてそれが「終了後半年位続く」に対し、
Triweekly DTXは最初から「筋肉痛や浮腫、痺れ」が「ドン」ときて、そしてそれが「終了後半年位続く」ような感じです。
副作用の感じ方はtriweekly DTXの方が強いと感じています。
「リンパ転移の数が多いので、ドセのほうが転移確率下がるとかありますか。変わらないなら副作用の少ない方を選びたいです。」
⇒triple negativeではweeklyPTX≧triweeklyDTX
その他ではweeklyPTX=triweeklyDTXとなります。
weeklyPTXの方が(効果は同等であるが)楽に感じるでしょう。
質問者様から 【質問15】
おはようございます。
今週、FEC投与始まります。
EC療法にしたかったのですが、登録レジメンがFECとのことで断ら
れました。
早く負担の少ない治療が一般的になるといいですね。
その三ヶ月後にタキサン系になりますが、ドセタキセルをパクリにして
欲しいと伝えました。
前に先生が答えていたように、ベッドの関係、毎週診察の医者の関係
で、三週に一度のドセになりそうです。
トリネガはパクリタキセルのほうがいいですが、トリポジはドセタキセ
ルと変わらないんですか。
副作用が強いだけで、0.1%の上乗せもないのですか。
どんな副作用が起きるのか、まずはやってみないと、とは思ってはいま
すが。
不安でいっぱいです。
投与後、大変なのは一週間ですか。
個人差は有ると思いますが、白血球下がらない方も居るのですか。
それとも皆下がるけど、熱が出ないだけなのでしょうか。
ここのQ&Aでも副作用が強く出たという方は多いですが、それ以上に
軽く済んでいる方も居るのでしょうか。
(軽い方は質問しないですね)
私にはどんな副作用が出るのか、不安でたまりません。
よろしくお願いします。
田澤先生から 【回答15】
こんにちは。 田澤です。
「トリネガはパクリタキセルのほうがいいですが、トリポジはドセタキセルと変わらないんですか。」
⇒変わらないかもしれません。
エビデンスはありません。
「副作用が強いだけで、0.1%の上乗せもないのですか。」
⇒「ドセタキセルの方が上」ということはないと思います。
「どんな副作用が起きるのか、まずはやってみないと、とは思ってはいますが。」
⇒FECであれば、「吐き気」と「便秘」「2週間目をピークとする白血球低下に伴う発熱や口内炎」です。
「投与後、大変なのは一週間ですか。」
⇒自覚症状は、最初の「1週間」です。
「個人差は有ると思いますが、白血球下がらない方も居るのですか。それとも皆下がるけど、熱が出ないだけなのでしょうか。」
⇒下がらない人も沢山います。
急激に下がるようなら、(次回からは)「ペグフィルグラスチム」投与も考えます。
「ここのQ&Aでも副作用が強く出たという方は多いですが、それ以上に軽く済んでいる方も居るのでしょうか。」
⇒その通りです。
わざわざ「副作用が軽くて困ってます」などと質問はしないのです。(ただ、軽すぎると「効いていないのではないか?」みたいな、逆の不安が出る人もいるようですが… 無関係です)
質問者様から 【質問16】
おはようございます。
放射線治療が終了して10日過ぎました。
乾燥がひどく、保湿剤を塗っていますが、皮膚がざらざらしています。
日焼け程度とのことですが、日焼けと同じで、皮が剥けると綺麗になるのでしょうか。
両側共にレベルⅢまで郭清したため、鎖骨上領域も照射しているはずなのに、腋の下と腋の下を結ぶ線からだけ黒くなっています。
鎖骨周辺は色が変わっていませんが、照射されているのでしょうか。
(咽頭痛は有るので大丈夫かと)
手を上げると腋の下も真っ黒なのですが、ここも照射されたということでしょうか。。
診察のたびに腋の下には掛かっていませんとのことでしたので信用していました。
照射されたとすると、リンパ浮腫になる確率が上がってしまうのでしょうか。
放射線が肩から抜けていくということで、首横から後ろ、ちょうど水兵さんの襟のように背中が黒くなっています。
これも時間とともに綺麗になりますか。
ずっとこのままだったらどうしようと落ち込んでしまいます。
咽頭痛はだんだん良くなりますか。
抗がん剤FECも始まりました。
処方された薬はデカドロン錠3日分だけです。
ほかの副作用のものはありません、これは普通のことなのですか。
今のところ、軽く済んでいると思っていますが、今後、便秘とか歯痛といった副作用が出てくると思います。
そういう時は市販の薬でいいのでしょうか。抗がん剤と合わない薬とかありますか。
いろいろ質問してすみません。
よろしくお願いします。
田澤先生から 【回答16】
こんにちは。田澤です。
「日焼け程度とのことですが、日焼けと同じで、皮が剥けると綺麗になるのでしょうか。」
⇒その通りです。
「鎖骨周辺は色が変わっていませんが、照射されているのでしょうか。
(咽頭痛は有るので大丈夫かと)」
⇒症状から大丈夫なようです。
「手を上げると腋の下も真っ黒なのですが、ここも照射されたということでしょうか。診察のたびに腋の下には掛かっていませんとのことでしたので信用していました。」
⇒散乱腺によるものだと思います。(リニアックであれば、多少は狙わないところも幾らかは照射野にかかるのかもしれません)
ただ放射線科医を信用しましょう。
「照射されたとすると、リンパ浮腫になる確率が上がってしまうのでしょうか。」
⇒上記コメント通りです。
「放射線が肩から抜けていくということで、首横から後ろ、ちょうど水兵さんの襟の
ように背中が黒くなっています。これも時間とともに綺麗になりますか。」
⇒大丈夫です。
「処方された薬はデカドロン錠3日分だけです。ほかの副作用のものはありません、
これは普通のことなのですか。」
⇒副作用が出たら、其の都度追加する方針なのかもしれません。
「今のところ、軽く済んでいると思っていますが、今後、便秘とか歯痛といった副作用が出てくると思います。」「そういう時は市販の薬でいいのでしょうか。抗がん剤と合わない薬とかありますか。」
⇒市販薬で問題はありません。
「咽頭痛はだんだん良くなりますか。」
⇒勿論です。
質問者様から 【質問17】
おはようございます。
FEC一回目の12日後から38度越えの熱が出て、14日後にジーラスタを一本射って貰いました。
抗生剤3日飲みました。
一週間で白血球が上がることを願って。
もともと抗がん剤の前も白血球が3200しかなくて、それが800に下がってました。
次回から予防的にジーラスタを射っていただけるらしく、安心です。
それが昨日から微熱が出てきました。
熱が有るということは、白血球が上がって無いということでしょうか。
何かに感染しているということですよね。
このままでは二日後の二回目が延期になってしまいますか。
微熱でも白血球が上がることはないんでしょうか。
ジーラスタを射っても下がる人も居るとのこと。
四日前のは効いてないのでしょうか。
毎回白血球が下がって、その度に延期は避けたいです。
ジーラスタが効かない人もいるのでしょうか。
田澤先生から 【回答17】
こんにちは。田澤です。
ジーラスタは従来の「フィルグラスチム」に「ペグ」をつけたことで(代謝されずらくなり)『フィルグラスチムの効果が持続的になった』というものです。
あくまでも(現時点では骨髄抑制のない)「予防」として用いるものです。
○実際に「白血球が下がる時期」には、「通常のフィルグラスチム」を使用すべきです。
「14日後にジーラスタを一本射って貰いました」
⇒これは通常の「フィルグラスチム(グランなど)」ですよね?
「それが昨日から微熱が出てきました。」
「熱が有るということは、白血球が上がって無いということでしょうか。」
⇒フィルグラスチムによる「骨髄刺激」による発熱があります。
「何かに感染しているということですよね。」
⇒フィルグラスチム後の熱は「症状が無ければ」骨髄刺激による反応熱ではないかと思います。
「このままでは二日後の二回目が延期になってしまいますか。微熱でも白血球が上がることはないんでしょうか。」
⇒通常は回復します。
「四日前のは効いてないのでしょうか。」
⇒大丈夫だと思います。
「毎回白血球が下がって、その度に延期は避けたいです。ジーラスタが効かない人もいるのでしょうか。」
⇒心配し過ぎです。
通常は効果があります。
心配しても仕方がないことに悩むことは良くありません。
質問者様から 【質問18】
術後五ヵ月半、放射線、FEC終了し、DTX+ハーセプチン二回目を来週に控えています。
肝機能の数値が140前後に上がってしまいました。
三桁までは様子をみると以前の回答にありました。
これは肝転移の可能性がありますか?
術後の抗がん剤中の転移は無い、これに間違いないでしょうか。
私のようにハイリスクの場合
手術時、すでに遠隔転移一歩手前で、抗がん剤が効かなければ、すぐ転移してしまう。
そういうことはありますか?
先生の患者さんでも、早い転移というのは、術後どれくらいしてからですか
田澤先生から 【回答18】
こんにちは。田澤です。
「肝機能の数値が140前後に上がってしまいました。三桁までは様子をみると以前の回答にありました。これは肝転移の可能性がありますか?」
⇒ありません。
抗がん剤中の「肝機能障害」は「薬剤性を考えない医師はいない」でしょう。
全く無駄な心配です。
それを証拠に、休薬すれば「どんどん回復」してきます。(転移であれば休薬により、どんどん悪化するわけです)
「術後の抗がん剤中の転移は無い、これに間違いないでしょうか。」
⇒その通りです。
「手術時、すでに遠隔転移一歩手前で、抗がん剤が効かなければ、すぐ転移してしまう。そういうことはありますか?」
⇒そんなことはありませんし、そんなことを想像しても「何もいい事はない」と思います。
「先生の患者さんでも、早い転移というのは、術後どれくらいしてからですか」
⇒私は数千人も診てきているので、「例外的な患者さん」を挙げてしまっても「全く無意味」です。
通常は抗ガン剤を終了して1年以上は再発しません。
質問者様から 【質問19】
おはようございます。
いつも先生の言葉に勇気を貰っています、ありがとうございます。
今日もお願いします。
術後半年、放射線、FEC、ドセ+ハーセプチン2回終えています。
鎖骨の上なんですが、普通は窪んでいる所が膨らんでいます(左右共に)。
そこから首の付け根にかけて腫れてるような気がします。
自分で押してみてもしこりは感じません。
化学療法中ですが転移でしょうか。
放射線は鎖骨上にも照射している筈なんですが、色が変わらず、照射されたか疑問に思っています。
照射の有無は確実に分かるものですか。
もし照射されていなかったとしたら、転移の可能性はあるのでしょうか。
私が受けた手術=乳房切除術(腋下鎖骨下部郭清を伴うもの)
・胸筋切除を併施しないもの(左右共)
郭清の影響も考えましたが、術後半年過ぎてることもあり、それは無いかなと。
現在少しの手の痺れはありますが、化学療法中の再発転移は無い、との田澤先生の言葉を信じて、あと2回頑張りたいです。
宜しくお願いします。
田澤先生から 【回答19】
こんにちは。田澤です。
もしも「鎖骨上窩が腫れていて」それが「転移性リンパ節によるもの」だったら…
「自分で押してみてもしこりは感じません」なんてことは絶対にありません。(もしもリンパ節転移ならば、硬い石がゴロゴロあるように感じる筈です。それに気付かない人はいないでしょう)
「化学療法中ですが転移でしょうか。」
⇒転移であれば、「硬く石のように触れる」わけです。
超音波などしなくても「触るだけで容易に解る場所」です。
「照射の有無は確実に分かるものですか。」
⇒放射線科の照射録に記録が残っています。 確認してみましょう。
「もし照射されていなかったとしたら、転移の可能性はあるのでしょうか。」
⇒触って解らないことはありません。
「現在少しの手の痺れはありますが、化学療法中の再発転移は無い、との田澤先生の言葉を信じて、あと2回頑張りたいです。」
⇒化学療法中ということは少なくとも3週間に1回、担当医と会っている筈です。
触診してもらいましょう。
質問者様から 【質問20】
田澤先生おはようございます。
心のこもった回答に、いつも助けられています。
今日は間質性肺炎について教えてください。
ドセタキセル2クール後から咳きが出て、横になると少し息苦しさを感
じていました。
3クール時に担当医には伝えましたが、そのまま治療。
微熱も無く、風邪のような症状も無いので大丈夫なのだろうと安心して
ました。
来週4クール目なのですが、前回と同じく咳きが出ます。
息苦しさも前より増してるような気がします。
ですが、微熱も息切れもありません。
間質性肺炎を疑う所見でしょうか。
もし肺炎だったとしたら、今後どのような症状が出てきますか。
最後のドセのあとに呼吸困難とか、気をつけておくことなどあります
か。
先生の患者さんには薬剤性の肺炎の方はいらっしゃらないとのことです
が、それほど稀なことなのですね。
確率的にはどれくらいの%なのでしょうか。
薬剤性間質性肺炎になったら、転移しても抗がん剤が使えない。
その場合は、どういう治療になるのでしょうか。
ハイリスクの私には気になります。
どうぞ回答よろしくお願いします。
田澤先生から 【回答20】
こんにちは。田澤です。
「前回と同じく咳きが出ます。息苦しさも前より増してるような気がします。ですが、微熱も息切れもありません。間質性肺炎を疑う所見でしょうか。」
⇒典型的ではないようです。
気になるなら「胸部レントゲン」撮影しましょう。(直ぐに解ります)
「もし肺炎だったとしたら、今後どのような症状が出てきますか。最後のドセのあとに呼吸困難とか、気をつけておくことなどありますか。」
⇒熱とか息切れです。
「症状が出てから対処」で十分です。
「先生の患者さんには薬剤性の肺炎の方はいらっしゃらないとのことですが、それほど稀なことなのですね。」
⇒当院はトモセラピーなので、極端に少ない可能性は高そうです。
「確率的にはどれくらいの%なのでしょうか。」
⇒数パーセント以下(一桁)です。
「薬剤性間質性肺炎になったら、転移しても抗がん剤が使えない。」
⇒放射線照射後ですか?
純粋な「薬剤性の間質性肺炎」など殆どありません。
杞憂です。
「その場合は、どういう治療になるのでしょうか。ハイリスクの私には気になります。」
⇒「転移再発を前提」とした考え方には賛成できません。
まずは、余計な心配などせずに、「化学療法をやりきりましょう」
質問者様から 【質問21】
おはようございます。
いつも心強い回答に感謝しています。
前回息苦しいということで相談させていただきました。
その後息切れがひどくなり、レントゲンを撮ってもらったところ、肺に水が貯まっていると言われました。
8クールの化学療法を終え、あとはハーセプチン単独というところでした。
主治医は
1:副作用
2:心機能に問題
3:肺転移の可能性もある
とのこと。
利尿剤を服用していますが、息切れが解消されません。
入院して強制的に抜いたほうがいいのでしょうか。
抜いてもすぐに貯まるということもありますか。
利尿剤では尿が出ますが、夜などは普通より出が悪いと感じていました。
浮腫みによる副作用なのでしょうか。
ハーセプチンの副作用なのでしょうか。
肺転移してしまったのでしょうか。
最強といわれるアンスラタキサンの途中での転移は考えたくないですが、ここのQ&Aでも水が貯まるという症例は無いので質問させていただきました。
よろしくお願いします。
田澤先生から 【回答21】
こんにちは。田澤です。
「主治医は 1:副作用 2:心機能に問題 3:肺転移の可能性もある とのこと。」
⇒鑑別は簡単なことです。
①ハーセプチン中なのだから、当然「心エコーすべき」です。
②胸水だけの所見であれば、(再発ではないでしょうが、どうしても気になるなら)肺のCTを撮影すればいいだけです。
以上①②をするだけで「全て解決」します。何も悩む必要はありまえせん。
私の考えでは
・ハーセプチンを数回程度では心機能低下はなさそう
・肺に陰影もないのに、胸水だけの再発(癌性胸膜炎)などありえない
以上2点から「ドセタキセルによる副作用」を考えます。
ただし、「この問題が解決しないうちにハーセプチン(が原因ではないとしても)の再開はしない方がいい」と思います。
質問者様から 【質問22】
おはようございます。
今日も胸水について教えてください。
前回「ドセタキセル」の副作用との回答をいただき、ほっとしました。
心エコー、CT、共に問題なかったため、ハーセプチン単独は延期に
なったものの、水さえ抜けば大丈夫だと思っていました(抜いた水も正常)。
再び息切れがするのでレントゲンを撮ってもらったら、また貯留していました。
最終のドセから一ヶ月半、まだ影響があるのですか。
それとも、他に重大な何かがあるのでしょうか。
田澤先生は色々な患者さんを診てきたと思います。
胸水貯留で、複数回水を抜いたという例はありましたか。
担当医にも理由は分からないらしく、はっきり言ってくれません。
このQ&Aにも、副作用での貯留は無かったように思います。
足や顔が浮腫んだというのはたくさんありましたが。
私の場合、足も顔もどこも浮腫まないのに体重だけが増えるという状況でした。
今でも利尿剤を飲んでいますが、体重は変化なしです。
二度目の水抜きをしたら、三回目の貯留があるのではないか、延々繰り返すのではないか。
可逆的だから薬が抜ければ元に戻る・・そう思っているのですが。
やはり癌である以上、原因不明の胸水腹水は、末期を連想してしまい怖いです。
ハーセプチンが二回延期になりました。
次回出来たとしてドセ+HERから二ヵ月後です。
時間が経っても問題ありませんか。
宜しくお願いします。
田澤先生から 【回答22】
こんにちは。田澤です。
「心エコー、CT、共に問題なかった」
⇒まずは良かったです。
これで(ハーセプチンによる)「心不全」が否定され、(再発による)「癌性胸膜炎」も否定されましたね(術後の抗ガン剤中に癌性胸膜炎など、そもそもありえないことですが…)
「胸水貯留で、複数回水を抜いたという例はありましたか。」
⇒あります。
「今でも利尿剤を飲んでいますが、体重は変化なしです。」
⇒利尿剤を増量すべきです。
胸腔穿刺などよりも「利尿剤(を増量すること)」により再貯留を防ぐ努力をすべきでしょう。
「ハーセプチンが二回延期になりました。」「時間が経っても問題ありませんか。」
⇒問題ありません。
ただ「心機能が問題無い」以上、「ハーセプチンを延期」する理由もありません。
○ご本人の自覚症状が改善すれば(胸部レントゲンで、多少胸水があっても)
「ハーセプチン再開」を検討してください。
質問者様から 【質問23】
先生の回答にいつも安心を貰っています。
ありがとうございます。
今日も宜しくお願いします。
前回の回答に、胸腔穿刺などよりも利尿剤を増量することにより再貯留を防ぐ努力をするべき、とありました。
今、スピロノラクトン25mgを朝昼2錠、フロセミド40mgを1錠、2錠と増やして現在3錠を朝服用しています。
先週の診察時に、2週間で水の量が少しではあるが減っていると言われました。
田澤先生なら、どの利尿剤を、どのくらい処方しますか?
まだ増やすべきですか?
足が浮腫む方は周りにもいます。
胸水貯留の人はいません。
これは良くある副作用でしょうか。
穿刺して水を抜くよりも、少しずつでも自然に抜けるのを待った方が
身体には良いのでしょうか。
まだ咳きがでて息苦しさがあります、これがずっと続くのではないか不安です。
利尿剤が効けば、水は徐々に無くなるのでしょうか。
(数ヶ月単位でしょうか。)
ドセタキセル終了から2ヶ月。
ハーセプチンは年明けから始められそうです。
時間が空いても大丈夫との言葉を信じて、頑張ります。
宜しくお願いします。
田澤先生から 【回答23】
こんにちは。田澤です。
「前回の回答に、胸腔穿刺などよりも利尿剤を増量することにより再貯留を防ぐ努力をするべき、とありました。」
⇒胸腔穿刺は、あくまでも「一刻も早く症状を改善させる必要がある時」に行われるべきものであり、根本的な治療ではないのです。
「スピロノラクトン25mgを朝昼2錠、フロセミド40mgを1錠、2錠と増やして現在3錠を朝服用」「先週の診察時に、2週間で水の量が少しではあるが減っている」「田澤先生なら、どの利尿剤を、どのくらい処方しますか?」
⇒今の量でいいと思います。
改善が顕著となったら「少しずつ減量」していきましょう。
「胸水貯留の人はいません。これは良くある副作用でしょうか。」
⇒通常は「呼吸苦などの訴え」が無い限り胸部レントゲンを撮影しないので「検査をしないから、解らないだけ(実は貯留している)」であると思います。
「穿刺して水を抜くよりも、少しずつでも自然に抜けるのを待った方が身体には良いのでしょうか。」
⇒緊急性が無ければ(+利尿剤で効果を認めれば)その方が「自然」です。
「利尿剤が効けば、水は徐々に無くなるのでしょうか。」
⇒その通り、減りましたよね?
「数ヶ月単位でしょうか。」
⇒2,3カ月でしょう。
質問者様から 【質問24 】
ステージ3Bです
性別:女性
年齢:55歳
久しぶりの質問です。
宜しくお願いします。
2016手術し、放射線、抗がん剤、ハーセプチンを終え
現在ホルモン治療中です。
ハーセプチン終了後のCTでは転移も無く、胸水も減少していたので、3ヶ月後に利尿剤をやめました。
半年後のCTでは胸水が増えていました。
明らかな転移は今回も見られません。
先生も原因が分からないのか、PET-CTをすることに。
1・CTには写らない小さな転移なのか
2・他のがん(胃がんとか)が原因なのか
田澤先生はどう思われますか
以前はドセの副作用と考え安心していました
もう副作用では無いですよね。
ステージ3Cで、両側、節外浸潤も有りの
高リスクなので、転移には毎日怯えています。
腫瘍マーカーは、CEA,CA15-3ともに動きは無いです。
ただ、NCC-ST-439は半年前から上がっていて
今8,5です。
HER2タンパクも、11,5・12,0・13,9
と上がってます。
やはり他のがんの可能性有りなのでしょうか。
宜しくお願いします。
田澤先生から 【回答24】
こんにちは。田澤です。
メール読みました。
まずは「腫瘍マーカー」の上昇は全く有意ではありません。
「3ヶ月後に利尿剤をやめました。」「半年後のCTでは胸水が増えていました。」
「以前はドセの副作用と考え安心していましたもう副作用では無いですよね。」
→可能性としては…
単純に「利尿剤を辞めたから、胸水が増えた」のかもしれません。
再開してみたら、どうでしょうか?
「1・CTには写らない小さな転移なのか」
→その可能性(この場合には「胸膜転移」となります)は、無論否定できませんが、
PETで胸膜への取り込みが無ければ(とりあえず)否定しましょう。
「2・他のがん(胃がんとか)が原因なのか」
→それは(確率的に)無いでしょう。
「田澤先生はどう思われますか」
→胸水の量次第ですが…
明らかに「これは、病気(癌)が原因以外にはありえない!」という量でなけれ
ば、マーカーも上がってないし(この程度では上がっているとはいいません)、PETで有意な所見がなければ「利尿剤の再開」で経過をみてもいいでしょう。